Эпилепсию можно диагностировать с помощью компьютерной томографии
Лабораторные исследования - общий анализ крови, исследование электролитов (в том числе кальция), биохимических показателей функции печени и почек - проводят только в том случае, если данные анамнеза и физикального исследования заставляют заподозрить, что причиной эпилептического припадка служит то или иное метаболическое расстройство или системное заболевание.
Большинству больных с подозрением на эпилепсию проводят ЭЭГ. К сожалению, многие врачи ждут от этого метода решающего вердикта, а между тем эпилепсия - клинический диагноз, и ЭЭГ подтверждает его лишь в том случае, если проводится во время припадка. Сделать это довольно трудно, за исключением тех случаев, когда припадки (например, абсансы) возникают очень часто. Таким образом, ЭЭГ играет вспомогательную роль. В межприступном периоде важное значение имеет выявление генерализованных или очаговых пиков, свидетельствующих соответственно о форме припадков (генерализованные или парциальные).
Пики на ЭЭГ в межприступном периоде при эпилепсии встречаются не всегда, поэтому нормальная ЭЭГ не исключает заболевания. В некоторых случаях пики удается зарегистрировать лишь после многократных исследований, в том числе во время сна. В конечном счете пики в межприступном периоде находят по крайней мере в 80% случаев достоверной эпилепсии. Специфичность выявления пиков на ЭЭГ, снятой в межприступном периоде, относительно высока (лишь в 2% случаев пики находят у лиц, не страдающих эпилептическими припадками). Однако качество анализа ЭЭГ зависит от опыта и квалификации специалиста по функциональной диагностике. После того как диагноз установлен, повторные ЭЭГ (например, ежегодные исследования с целью динамического наблюдения) не нужны.
ЭЭГ помогает составить план дальнейшего обследования. Например, если у подростка или молодого человека развиваются генерализованные тонико-клонические припадки без очагового компонента, физикальное исследование изменений не выявляет, а на ЭЭГ находят генерализованные комплексы пик-волна, то речь идет об одной из форм первично генерализованной эпилепсии. В таких случаях КТ и МРТ не проводят. Напротив, если на ЭЭГ регистрируются очаговые изменения, то необходимо исключить очаговое поражение головного мозга и провести КТ или МРТ. Правда, очаговые изменения на ЭЭГ встречаются и при доброкачественной детской эпилепсии.
При припадках с парциальным компонентом обязательно проводят КТ. В тех случаях, когда у больного в анамнезе имеется заболевание, которое могло послужить причиной припадков (например, ишемический инсульт или черепно-мозговая травма), этим исследованием можно ограничиться. Если причина эпилептических припадков с парциальным компонентом не ясна или КТ изменений не выявила, лучше провести МРТ. В отличие от КТ, МРТ позволяет выявить медиальный склероз височной доли (самая частая причина височной эпилепсии), первичные новообразования головного мозга на ранней стадии, сосудистые мальформации (например, кавернозные гемангиомы) и последствия нарушенной миграции корковых нейронов.
В специализированных клиниках широко применяется комбинированный ЭЭГ- и видеомониторинг. При этом одновременно регистрируется ЭЭГ и осуществляется видеозапись больного. Исследование обычно продолжается несколько суток, что повышает вероятность регистрации припадка. Такое исследование очень информативно при частых припадках неясной этиологии (в частности, оно помогает отличить псевдоприпадки от эпилептических припадков). Комбинированный ЭЭГ- и видеомониторинг - обязательное исследование при устойчивости припадков к противосудорожной терапии в тех случаях, когда планируется хирургическое лечение.
Проф. Д. Нобель
«Исследования при эпилептических припадках, КТ, МРТ» статья из раздела Нервные болезни
1. Электро-энцефалографические исcледования
Метод электроэнцефалографии (ЭЭГ) основан на регистрации т.н. биопотенциалов мозга. Излагая сущность метода простыми словами, можно сказать, что энцефалограф, это по сути обычный вольтметр, который измеряет разности потенциалов между различными точками кожи головы. Поскольку, как и все процессы в живой природе, потенциалы мозга меняются во времени, запись ЭЭГ традиционно представляется в виде кривой потенциал время. Выглядит это обычно как лист (или лента в зависимости от конструкции аппарата), заполненный несколькими заковыристыми кривыми — записями процесса с разных участков мозга.
В настоящий момент технический прогресс позволил отказаться от устаревших аппаратов с лентой и самописцами и воспользоваться регистрацией ЭЭГ на цифровых носителях – появился метод т.н. компьютерной ЭЭГ (КЭЭГ). Компьютерные записи затем распечатываются и анализируются врачом совершенно так же как и больше полувека назад на заре эпохи ЭЭГ. Несмотря на то, что в настоящее время создано значительное число алгоритмов компьютерного анализа данных, визуальный анализ остается одним из самых значимых.
Какова цель исследования?
Врачи эпилептологи, направляя ребенка на исследование, ожидают услышать от нейрофизиологов (т.е. врачей, специализирующихся на интерпретации ЭЭГ) ответ на 3 основных вопроса:
— Насколько регистрируемая биоэлектрическая активность мозга ребенка соответствует возрастной норме ?
— Регистрируются ли патологические паттерны ?
— Зафиксированы ли эпилептические приступы по ходу исследования ?
Если упростить – нейрофизиологи не ставят диагноз (это прерогатива лечащего врача обладающего всей полнотой информации о пациенте), однако именно обнаруженная при ЭЭГ патология служит отправной точкой для диагноза. Итак цель исследования ЭЭГ – поиск патологических симптомов.Основная ( но не единственная ) область применения метода — дифференциальный диагноз эпилепсии.
Среди методов регистрации ЭЭГ наиболее распространены :
— Рутинная ЭЭГ
— Видео ЭЭГ мониторинг.
— Обычный (рутинный) метод записи ЭЭГ предполагает не более 15 минут записи, и используется для массовых исследований. К сожалению, в ряде ситуаций он оказался не слишком информативен – слишком короткий период записи не всегда позволяет разглядеть патологическую активность. Однако очень часто встречаются ситуации, когда даже в случае тяжелой болезни изменения на ЭЭГ проявляются лишь на незначительный период времени – например в связи с засыпанием пробуждением пациента.
С появлением компьютерных технологий (КЭЭГ) закономерно появилась возможность выполнять более длительные записи — мониторинг ЭЭГ (от слова monitor – наблюдать).
— ЭЭГ мониторинг предполагает длительную от 1 до 12 часов и более непрерывной записи. Активность мозга регистрируется в разных функциональных состояниях – как при повседневной активности в бодрствовании так и во сне. Причем, по мнению большинства исследователей, в большинстве случаев именно запись сна обладает наибольшей информативностью.
— Видео ЭЭГ мониторинг (ВЭМ) предполагает также запись видео сигнала параллельно с записью потока ЭЭГ. К сожалению запись ЭЭГ подвержена очень большим искажениям со стороны электрической активности близлежащих к электродам мышц. Иногда эти помехи (т.н. двигательные артефакты) столь похожи на патологическую активность мозга, что без визуального наблюдения за пациентом их почти невозможно различить. В настоящий момент именно видео ЭЭГ мониторинг является самым точным и информативным из всех методов регистрации ЭЭГ.
МРТ головного мозга показывает эпилепсию?

На снимках МРТ стрелками указаны участки кортикальной дисплазии - врожденного нарушения распределения клеток серого и белого веществ мозга
Человека перед исследованием беспокоит: “Показывает ли МРТ эпилепсию?” Обсуждаемый метод диагностики определит причины возникновения провоцированных приступов вне зависимости от того, как давно они появились, или продемонстрирует отсутствие морфологических перестроек внутричерепных структур. Томограф производит снимки мозга с толщиной от 1 мм. Благодаря такой точности видно минимальные изменения, что дает шанс приступить к лечению органической патологии на ранних стадиях.
Структурные нарушения нервной ткани могут стать причиной эпилептического синдрома. На МР-снимке будут видны все патологические участки. Изображения получают благодаря влиянию магнитного излучения на диполи воды. От того, насколько ткани насыщены жидкостью, зависит сила отраженного сигнала. Компьютерная программа обрабатывает данные, и доктор получает подробную картину структур мозга.
- временная утрата сознания;
- неконтролируемые сокращения мышц разных групп;
- изменения слухового, зрительного восприятия или работы других органов чувств;
- потеря ориентации во времени, пространстве или личности;
- насильственные эмоциональные гримасы и пр.
Диагностика эпилепсии с помощью МРТ имеет ряд плюсов:
- отсутствие боли и опасности во время процедуры;
- практически нет возрастных ограничений при выполнении сканирования в больницах (снимки не проводят детям до 4 недель, беременным в первом триместре);
- метод показывает все очаги, которые могли вызвать изменения на ЭЭГ (опухоли и другие изменения).
Также в нашем центре возможно присутствие одного из родителей с ребенком во время сканирования в помещении томографа.
Признаки эпилепсии на МРТ головного мозга

На магнитно-резонансном скане стрелками указаны области склероза гиппокампа
МР-снимки могут показать причины эпилептического синдрома. В случае последнего приступы судорог или иные варианты пароксизмов вызваны конкретной патологией мозга, которую видно на томограмме. Заболевание часто может быть устранено медикаментозно или хирургически, после чего существует вероятность самостоятельного исчезновения припадков.
При истинной эпилепсии МРТ может не показать изменений вовсе. Еще один вероятный сценарий - метод выявит находки, о которых до настоящего момента ученые эпилептологических центров не способны сказать с уверенностью, что именно данные перестройки вызывают аномальную возбудимость. Так, например, остается неизвестным, является ли склероз гиппокампа следствием заболевания или его причиной.
ИДНЭ (с 2006 года), ИДВНЭ (с 2016 года), ЦЗиР (с 2017) и ОЦМУ (с 2019) им. Святителя Луки
В настоящее время «золотым стандартом» в диагностике эпилепсии считается сочетание как минимум 2-х исследований
В случае уже начатого лечения большое значение имеют также:
Можно ли делать МРТ при эпилепсии?

На МР-скане головного мозга выделен участок височного склероза, вызывающего эпилептические приступы
МРТ головного мозга при эпилепсии является методом выбора, для дифференциальной диагностики с синдромом, сопровождающимся индуцированными припадками. Процедура безопасна и безболезненна для человека, она определит морфологические изменения нервной ткани. Учитывая высокую точность данных, получаемых при томографии, врач отдаст предпочтение этому методу, если стоит задача различить между собой провоцированные припадки и истинную эпилепсию.
Выполнение МРТ требует соблюдения протокола исследования. Пациенту необходимо снять все металлические предметы (заколки, украшения и т.п.), чтобы снимок не получил искажений. Проводится инструктаж о том, как будет проходить процедура. Затем пациента укладывают на специальный передвижной стол. Во время сканирования необходимо соблюдать полную неподвижность. В соответствии с протоколом исследования, человека пристегивают специальными ремнями и помещают в кольцо томографа.
Пациенты с эпилепсией опасаются возникновения приступа во время томографии, поэтому нужно постараться исключить стресс и не волноваться.
Если пребывание в замкнутых пространствах вызывает у Вас тревогу и большой дискомфорт, сообщите об этом врачу до исследования. Доктор может подобрать препарат с седативным эффектом.
Во время сканирования персонал находится в специальном помещении, но наблюдает за пациентом. В течение всей процедуры можно поддерживать связь с медработниками с помощью радиоустройства.
Ответить на вопрос, выявляет ли МРТ эпилепсию, нельзя односложно. Метод показывает органические причины, вызывающие припадки. В то время как истинная эпилепсия является диагнозом исключения. Более информативной магнитно-резонансная томография будет при использовании контрастного вещества. Сначала пациенту выполняют обычное сканирование, затем внутривенно вводят препарат и повторяют снимок. Контраст быстро распределяется между клетками, уходя из сосудистой сети, и помогает точно выявить опухоли, становятся видны их связи с окружающими тканями и особенности расположения.
Существуют определенные виды противопоказаний для диагностики с помощью МРТ:
- аллергия на вводимый препарат;
- наличие металлических имплантов (пластины, стенты и др.);
- кардиостимулятор и прочие электромагнитные конструкции.
Резкое снижение фильтрационной функцией почек является противопоказанием к усиленному сканированию.
Нередко эпилепсией страдают пациенты в детском возрасте. В центре «Магнит» МРТ можно сделать ребенку старше 5 лет, при необходимости введения контрастного вещества - с 12.
2. Компьютерная и магнито-резонансная томография. (КТ и МРТ)
Эти методы исследования относятся к так называемым нейровизуализирующим методам, то есть результатом исследования является изображение структур нервной системы.
Различия между этими методами существенны не столько для пациента сколько для врача, назначающего это исследования: если КТ для сбора информации использует рентгеновское излучение (лучше визуализируются плотные структуры: кости, сосуды), то МРТ использует переменное магнитное поле (лучше визуализируются более рыхлые структуры – паренхима головного мозга и т.п.). Если ЭЭГ как метод позволяет выявить нарушения функции головного мозга, то томография зачатую позволяет пролить свет на причину выявленных нарушений. Именно сочетание этих двух подходов – исследование функции и визуализация – позволило разработать современную эффективную стратегию в лечении эпилепсии.
При подготовке к исследованию следует учесть, что длительность исследования составляет около 20 минут, и при этом рбенку необходимо сохранять полную неподвижность. Для детей лежать неподвижно в томографе сложно еще и из-за громкого шума, которое издает работающее оборудование.
Для детей младшего возраста (до 3-х лет) томографию приходится выполнять под наркозом. Более старшим детям, поддающимся словесному контролю, родители заранее и по возможности в игровой форме должны постараться объяснить важность полной неподвижности в момент сканирования. Некоторые мамы специально за несколько дней до исследования приводят детей в отделение томографии посмотреть на аппарат, и послушать «молоточки», чтобы дать возможность ребенку привыкнуть к незнакомой обстановке.
Специалисты ИДНЭ рекомендуют проводить данные исследования на клинических базах:
5. Генетические исследования
В некоторых случаях причиной эпилепсии и задержки развития могут быть аномалии генов или хромосом. При подозрении на наследственную патологию врач направляет пациента на генетические исследования, включая ТМС (тандемная масс-спектрометрия – врожденные метаболические нарушения), исследование кариотипа, в том числе методом сравнительной геномной гибридизации (аномалии хромосом); исключение отдельных генетических заболеваний или исследование панелей генов («Наследственные эпилепсии», «Аутистическая», «Неврологическая»). Исследование панели генов, отвечающих за спектр нарушений (эпилепсия, аутистикоподобное поведение и др) с большей вероятностью позволяет выявить причину заболевания.
Генетические исследования проводят с целью установления причины заболевания, определения прогноза; кроме того, некоторые наследственные заболевания имеют специфическое лечение, и прогноз в этом случае зависит от того, насколько быстро был установлен верный диагноз.
Специалисты ИДНЭ рекомендуют проводить данные исследования на клинических базах:
Томография при эпилепсии. ЭхоЭГ при эпилепсии
В последнее время все большее клиническое применение находит КТ. Несмотря на высокую разрешающую способность метода, частота выявляемых им изменений меньше, чем обнаруживаемых при ПЭГ, — от 33 до 54%. Ценной в диагностической отношении КТ оказывается у больных парциальной эпилепсией (изменения выявляются в 62,5% случаев).
Несомненно перспективными для изучения эпилепсии являются позитронвая эмиссионная томография и ядерно-магнитный резонанс. Эти методы позволяют не только визуализировать мозговые структуры в различных «срезах», но и судить о состоянии локального кровотока и метаболизма.
Эпилептические очаги характеризуются изменением метаболизма — снижением его в межприступном периоде и повышением во время припадка. В связи с этим указанные методы могут быть использованы для уточнения локализации эпилептического очага, качественных и количественных характеристик локального мозгового кровотока.
В настоящее время широкое применение в клинической практике получили ультразвуковые методы исследования. Их преимуществами являются невысокая стоимость, удобство и безопасность для больного, несложность проведения.
Большим достоинством одномерной ЭхоЭГ является обнаружение не только структурных изменений — гндроцефального состояния желудочковой системы, асимметричного положения срединных структур, но и функциональных нарушений — внутричерепной гипертензии, отека мозга. Этот метод также позволяет оценить гидроцефальное состояние отдельных звеньев желудочковой системы: III желудочка, тела бокового и в ряде случаев отдельных рогов бокового желудочка.
Наиболее убедительным признаком повышения внутричерепного давления у взрослых является увеличение амплитуды эхопульсации до 40—50% (умеренная степень гипертензии) и свыше 50% (высокая степень). Гидроцефальные изменения проявляются уширением срединного комплекса при гидроцефалии III желудочка и увеличением индекса мозгового плаща. Отек мозга регистрируется на основании появления дополнительных эхосигналов.
Двухмерная ЭхоЭГ позволяет в ряде случаев визуализировать патологический очаг, ио может применяться только у детей до 3 лет и у взрослых при наличии дефектов костей черепа, в частности при посттравматической эпилепсии.
Для уточнения патогенеза эпилепсии часто применяются биохимические методы исследования. Установлен принципиально важный факт — нарастание в процессе «эпилептизацни» мозга не только возбуждающей, но и тормозной медиации, т. е. наличие биохимического механизма защиты, что открывает пути для поиска соответствующих фармакологических препаратов с целью использования их как лечебных средств.
По-видимому, важным преимуществом биохимических методов при эпилепсии является возможность объективного контроля за результатами лечения с учетом биохимических показателей.
В заключение следует подчеркнуть справедливость высказывания Н. П. Бехтеревой и соавт. (1978) о том, что для изучения механизмов деятельности больного мозга более адекватным является применение не отдельных методов, а целых методических комплексов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
3. Определение концентрации препаратов в крови.
Современные подходы к лечению предполагают не только адекватный подбор дозы лекарства, но и контроль за достижением правильной концентрации препарата в крови. Это исследование бывает необходимо в случаях, когда у врача есть повод предположить, что получаемая доза недостаточна (усиленный метаболизм препарата в печени, или усиленное его выведение с мочой). Особенности ферментных систем у разных людей могут значительно отличаться, поэтому врач должен обладать критериями для индивидуального подбора дозы препарата.
Если пациент получает препараты из группы вальпроевой кислоты (Депакин, Конвулекс и др), карбамазепина (Тегретол, Финлепсин и др.), фенобарбитал, фенитоин — перед приемом эпилептолога необходимо определение концентрации препарата в крови (утром, до приема препарата).
Специалисты ИДНЭ рекомендуют проводить данные исследования на клинических базах:
Диагностика эпистатуса по КТ, МРТ головного мозга
а) Терминология:
1. Сокращения:
• Эпилептический статус (ЭС)
2. Синонимы:
• Транзиторные изменения на МР-томограммах, связанные с судорожным приступом, обратимый постиктальный отек головного мозга
3. Определение:
• Эпилептический статус: судорожный приступ продолжительностью > 30 минут или > 2 припадков без полного восстановления сознания между ними
• Связанные с судорожным приступом изменения МР-картины, вероятно, связаны странзиторным отеком головного мозга
б) Визуализация:
1. Общие характеристики эпилептического статуса:
• Лучший диагностический критерий:
о Повышение интенсивности сигнала от серого вещества и/или субкортикального белого вещества (БВ) на Т2-ВИ с легким масс-эффектом
о Возможно локальное вовлечение в патологический процесс гиппокампа, мозолистого тела, таламуса (в частности, ядра подушки)
• Локализация:
о Супратенториальная локализация, связано с эпилептогенным очагом:
- Обычно кора и/или субкортикальное БВ
о Возможно вовлечение смежных структур
- Гиппокамп (фебрильные или сложные парциальные судороги)
- Валик мозолистого тела
- Подушка таламуса
о Иногда наблюдается вовлечение мозжечка
2. КТ признаки эпилептического статуса:
• Бесконтрастная КТ:
о Снижение плотности коры и/или субкортикального БВ
о Стушеванность границы серого и белого вещества
о Возможно вовлечение гиппокампа, валика мозолистого тела, таламуса (в частности, ядра подушки)
о Кровоизлияния отсутствуют
• КТ с контрастированием:
о Вариабельный характер контрастирования: от его отсутствия до выраженной его степени
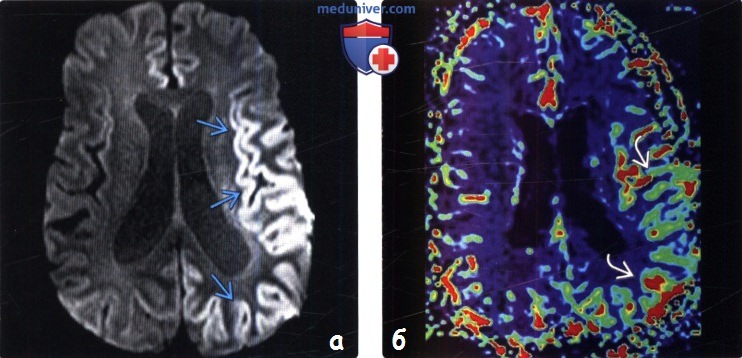
(а) МРТ, ДВИ, аксиальный срез: у пациента с эпилептическим статусом определяется ограничение диффузии в коре. Транзиторные изменения диффузии, связанные с судорогами, могут распространяться на кору/субкортикальное белое вещество, мозолистое тело, гиппокамп и подушку таламуса.
(б) rCBV карта, аксиальный срез: у этого же пациента визуализируется повышение CBV в области, где наблюдалось ограничение диффузии. Гиперперфузия головного мозга может наблюдаться после судорог, в частности, при эпилептическом статусе.
3. МРТ признаки эпилептического статуса:
• Т1-ВИ:
о Снижение интенсивности сигнала от коры и/или субкортикального БВ:
- Набухание и увеличение объема вовлеченных в патологический процесс извилин коры
о Стушеванность границы серого и белого вещества
о Легкий масс-эффект
о Возможное вовлечение гиппокампа, валика мозолистого тела, таламуса (в частности, ядра подушки):
о Редко: вовлечение мозжечка в патологический процесс из-за перекрестного мозжечкового диашиза
• Т2-ВИ:
о Повышение интенсивности сигнала от коры и/или субкортикального БВ:
- Набухание и увеличение объема вовлеченных извилин коры
о Легкие отек и масс-эффект
о Возможно вовлечение гиппокампа, валика мозолистого тела, таламуса (в частности, ядра подушки)
о Кровоизлияния отсутствуют
• FLAIR:
о Повышение интенсивности сигнала от коры и/или субкортикального БВ
о Легкие отек и масс-эффект
о Возможно вовлечение гиппокампа, валика мозолистого тела, таламуса (в частности, ядра подушки)
• ДВИ:
о Ограничение диффузии со снижением интенсивности сигнала на карте ИКД в острый период
о В межприступный период по данным карт ИКД изменений не наблюдается, при хроническом характере судорожного синдрома наблюдается повышение интенсивности сигнала
• Постконтрастные Т1-ВИ:
о Контрастирование вариабельного характера: от его отсутствия до выраженной его степени
о Возможны гиральный или лептоменингиальный характер контрастирования
• МР-спектроскопия:
о У пациентов с височной эпилепсией (ВЭ) в течение 24 часов с момента последнего судорожного приступа в гиппокампах на стороне поражения наблюдаются пики липидов и/или лактата
о При последующей МР-спектроскопии в динамике в условиях контроля судорожного синдрома пики липидов/лактата отсутствуют
• Перфузионная МРТ (ПВИ): выраженная гиперемия на стороне эпилептогенного очага, повышение значений rCBF и rCBV
4. Радионуклидная диагностика:
• Судорожный приступ: повышение метаболизма и перфузии
• ПЭТ: повышение метаболизма глюкозы и скорости метаболизма
• ОФЭКТ с ГМПАО: высокая степень поглощения радиофармпрепарата мозговой тканью пораженной доли полушария во время или сразу после судорожного приступа
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ является наиболее чувствительным методом
• Совет по протоколу исследования:
о МРТ с контрастным усилением и ДВИ
о МР-спектроскопия может быть полезной у пациентов с ВЭ
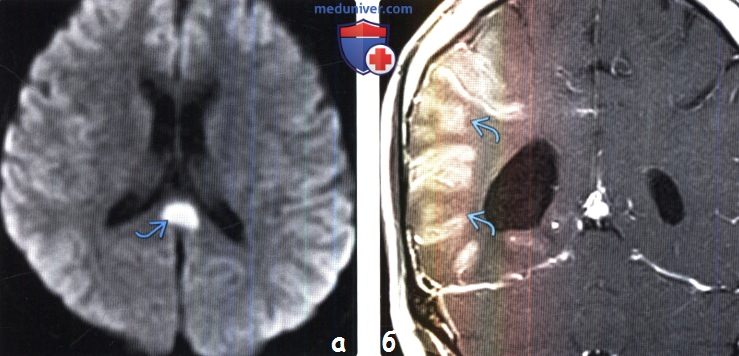
(а) МРТ, ДВИ, аксиальный срез: отмечается ограничение диффузии в валике мозолистого тела. При последующей МРТ в динамике наблюдалось полное разрешение изменений. Транзиторное поражение валика мозолистого тела может наблюдаться при судорожных приступах, приеме противосудорожных препаратов, СЗОЭ, вирусной инфекции и гипогликемии.
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: наблюдается контрастное усиление гирального и менингиального характера, связанное с эпилептическим ста -тусом. После лечения по данным МРТ наблюдалось полное разрешение изменений. Данный характер контрастного усиления часто наблюдается в подострую стадию инсульта или при энцефалите.
в) Дифференциальная диагностика эпилептического статуса:
1. Церебрит:
• Гиперинтенсивное на Т2-ВИ «объемное образование» с масс-эффектом
• Обычно наблюдается повышение интенсивности сигнала на ДВИ
• Часто контрастное усиление фрагментарного характера
2. Ишемия-инфаркт головного мозга:
• Обычно локализация изменений соответствует бассейну артериального кровоснабжения (ПМА, СМА, ЗМА)
• Повышение интенсивности сигнала на ДВИ в острую/подострую стадии
• Клиновидная форма зоны поражения с вовлечением в патологический процесс СВ и БВ
• Гиральный характер контрастного усиления в подострую стадию ишемии
3. Герпес-ассоциированный энцефалит:
• Область поражения ограничена структурами лимбической системы, височными долями
• Характерны отложения продуктов распада крови, контрастное усиление
• Острое начало, часто с лихорадкой
• Может проявляться судорожным синдромом
4. Астроцитома:
• Объемное образование БВ с инфильтративным характером роста
• Может распространяться на кору
• Вариабельный характер контрастирования анапластической астроцитомы (III степень злокачественности по классификации ВОЗ [grade III])
• Может вызывать эпилепсию
5. MELAS:
• Митохондриальная энцефалопатия, лактоацидоз и инсультоподобные эпизоды
• Двустороннее мультифокальное повышение интенсивности сигнала на Т2-ВИ
• Преимущественное поражение СВ, возможно вовлечение в патологический процесс субкортикального БВ
• Ишемия в двух или более бассейнах кровоснабжения
• Пик лактата поданным МР-спектроскопии
6. Мезиальный височный склероз:
• Аномальное повышение интенсивности сигнала от мезиальных отделов височной доли на Т2-ВИ
• Снижение объема гиппокампа и нарушение его внутренней архитектоники строения
7. Васкулит:
• Множественные мелкие участки повышения интенсивности сигнала от глубокого и субкортикального БВ на Т2-ВИ, часто двусторонний характер, ± контрастное усиление
• Возможно вовлечение в патологический процесс СВ
8. Демиелинизация:
• Мультифокальные поражения БВ, глубоких ядер
• Контрастное усиление по типу незамкнутого ободка или подковы
• Поражения часто имеют типичную локализацию
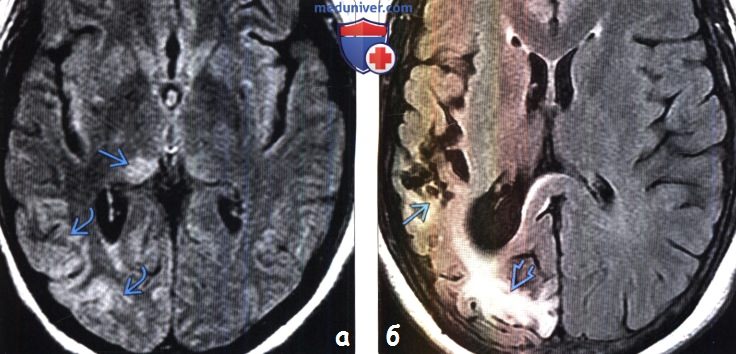
(а) МРТ, FLAIR, аксиальный срез: у пациента с эпилептическим статусом визуализируется повышение интенсивности сигнала от коры и субкортикального белого вещества височной и теменной долей правого полушария. Обратите внимание на повышение интенсивности сигнала от подушки правого таламуса.
(б) МРТ, проведенная у этого же пациента через год, FLAIR, аксиальный срез: наблюдается кистозная энцефаломаляция, глиоз и снижение объема мозговой ткани в тех же областях. Несмотря на то, что в большинстве случаев визуализационные признаки эпилептического статуса имеют обратимый характер, могут наблюдаться и персистирующие изменения визуализационной картины, такие как локальная атрофия вследствие перманентного повреждения нейронов (что и наблюдается в данном случае).
г) Патология:
1. Общие характеристики эпилептического статуса:
• Этиология:
о ЭС развивается, проходя фазы от инициации до распространения:
- Фаза инициации: триггерные стимулы вызывают отдельные судороги, для которых характерна тенденция к ослаблению сразу после прекращения стимуляции
- Фаза развития: «слияние» отдельных судорог, необходимость в триггерных стимулах для поддержания судорожного приступа отсутствует
- Интенсивность и продолжительность стимуляции напрямую влияют на переход от фазы инициации к фазе развития
- Сигнальные молекулы: антагонисты ГАМК-А (у-аминомаслянная кислота), агонисты глутамата, холинергические агонисты участвуют в фазе инициации
- Молекулы, блокирующие фазу развития: антагонисты НМДА (N-метил-D-аспартат), антагонист вещества Р
о Аномальный сигнал при МРТ связан с транзиторным вазогенным и/или цитотоксическим отеком:
- Перераспределение внутриклеточной и внеклеточной жидкости, связанное с изменениями проницаемости клеточной мембраны или цитотоксическим отеком
о Вовлечение гиппокампа в патологический процесс при ЭС может приводить к мезиальному височному склерозу
о Вовлечение в патологический процесс валика мозолистого тела, 2 теории:
- Транзиторный локальный отек, связанный с межполушарной передачей судорожной активности
- Обратимая демиелинизация, связанная с приемом противосудорожных препаратов
• Анатомические особенности:
о Отделы головного мозга, наиболее подверженные повреждению при эпилептическом статусе (ЭС):
- СА1, САЗ зоны гиппокампа, миндалина, пириформная кора, кора мозжечка, таламус, кора больших полушарий
2. Стадирование и классификация:
• В широком смысле эпилептический статус (ЭС) подразделяют на конвульсивный и неконвульсивный:
о Конвульсивный ЭС в свою очередь подразделяется на:
- Тонико-кпонический
- Тонический
- Кпонический
- Миоклонический
о Неконвульсивный ЭС
3. Макроскопические и хирургические особенности:
• Острая фаза:
о Набухание коры и/или субкортикального БВ или гиппокампа
• Хроническое течение:
о Атрофия коры и/или субкортикального БВ, вовлеченных в патологический процесс
4. Микроскопия:
• Острая фаза:
о Реактивные астроциты с набухшей цитоплазмой и нейропилями, что указывает на цитотоксический отек
• Хроническое течение:
о Выраженная потеря нейронов с интенсивной астроцитарной реакцией; реактивные астроциты замещают погибшие нейроны
• Глиоз и потеря нейронов происходят на границе серого и белого вещества с распространением на кору
д) Клиническая картина:
1. Проявления эпилептического статуса:
• Наиболее частые признаки/симптомы:
о Активная фаза судорожного приступа и/или эпилептический статус
о Другие признаки/симптомы: зависят от локализации
о Неконвульсивный эпилептический статус: изменения психического статуса, невосприимчивость к окружающим стимулам, глазодвигательные аномалии
• Клинический профиль:
о При ЭЭГ регистрируется судорожная активность
2. Демография:
• Возраст:
о Встречается во всех возрастных группах, часто у молодых взрослых
• Пол:
о Гендерная предрасположенность отсутствует
3. Течение и прогноз:
• Обычно полное разрешение при лечении
• Может осложняться инфарктом, связанным с гипоксемией
4. Лечение эпилептического статуса:
• Лечение основного заболевания, приводящего к возникновению судорожного синдрома:
о Первичная терапия противоэпилептическими препаратами
• Хирургическая резекция у пациентов с эпилепсией, резистентной к медикаментозной терапии
д) Диагностическая памятка:
1. Обратите внимание:
• Острый судорожный синдром или эпилептический статус могут имитировать другие патологии, такие как прогрессирование опухолевого роста или церебрит
• Клиническая картина и диагностическая визуализация в динамике часто позволяют дифференцировать связанные с судорожным синдромом изменения МР-картины от других патологий
2. Советы по интерпретации изображений:
• Выполните поиск объемного образования, которое могло бы вызвать судорожный синдром/эпилептический статус
• Изменения, связанные с судорогами, обычно разрешаются в течение от нескольких дней до нескольких недель
е) Список литературы:
1. Betjemann JP et al: Status epilepticus in adults. Lancet Neurol. ePub, 2015
2. Cartagena AM et al: Reversible and irreversible cranial MRI findings associated with status epilepticus. Epilepsy Behav. 33:24-30, 2014
3. Ohe Y et al: MRI abnormality of the pulvinar in patients with status epilepticus. J Neuroradiol. 41(4):220-6, 2014

Красным кругом на МРТ головного мозга выделена область туберозного склероза, провоцирующего припадки
Эпилепсия - неврологическое заболевание с приступообразным течением. Причины его различны, ими могут стать как врожденные патологии, так и приобретенные. Наиболее важным для врача является определение этиологического фактора. МРТ головного мозга при эпилепсии поможет отличить ее от вторичных припадков, при которых достоверно показывает измененные участки нервной ткани, вызывающие приступы. Метод помогает доктору определить лечебную тактику.
Человек, у которого заподозрили обсуждаемую патологию, нередко обращается в эпилептологические центры. Однако заболевание могут выявить невролог и психиатр непрофильных учреждений. Для диагностики эпилепсии доктор проведет опрос, осмотр и инструментальные исследования.
МРТ головы не является первым этапом подтверждения диагноза. Сначала выполняют электроэнцефалографию (ЭЭГ). Метод выявляет очаги измененной возбудимости, которые провоцируют эпиприступ. После процедуры, чтобы уточнить наличие патологических зон мозга, их природу и локализацию, назначают магнитно-резонансную томографию.
Развитие эпилептических приступов может быть спровоцировано перенесенными заболеваниями, абнормальными перестройками (под)корковых и стволовых структур (опухолью, гематомой и т.п.). Приводим состояния, которые впоследствии способны вызвать эпилептический синдром:
- воспаление оболочек мозга и/или его вещества;
- инсульт (геморрагический или ишемический);
- алкоголизм и наркомания;
- изменения сосудов мозга (артериовенозная мальформация, аневризма и др.);
- опухоли;
- гематомы;
- токсические энцефалопатии;
- некоторые пороки развития и пр.
Перечисленные патологии изменяют активность нейронов, из-за чего образуются очаги аномального возбуждения и развивается эпилептический припадок. Симптомы, которые появляются во время приступа, зависят от того, какая зона мозга имеет поврежденные клетки. В процессе диагностики могут быть выявлены двигательные, чувствительные, психические и вегетативные изменения.
Как выглядит эпилепсия на фото снимке МРТ головы?

На МРТ-снимке выделена область посттравматических рубцово-атрофических изменений
Кроме описанных выше изменений при эпилепсии МРТ выявляет признаки ранее перенесенных заболеваний, которые могут привести к судорогам. Среди этих патологий есть:
- травмы головы (средней и тяжелой степени) и последствия их оперативного лечения;
- воспалительные процессы (менингит, энцефалит и пр.);
- дегенеративные и демиелинизирующие изменения и др.
По МРТ можно определить провоцирующие эписиндром измененные участки мозга. Но перечисленные патологии не всегда вызывают приступы. Узнать, является ли очаг причиной припадков, помогут клиническая картина и ЭЭГ.
Кроме того, необходимо, чтобы томограф обладал определенными техническими характеристиками для надежного выявления незначительных изменений. Требуется мощность не менее 1,5 Тесла с минимальной толщиной срезов. Такие аппараты находятся не только в эпилептологических центрах, аналогичный установлен и в диагностической клинике «Магнит».
Существует возможность выполнения различных протоколов МРТ, например диффузно-тензорной и др. Какое именно обследование делать пациенту, решает доктор. Имея данные заключения сканирования, врач определяет причины и назначает грамотное медикаментозное или хирургическое лечение.

МРТ головного мозга

МРТ «Повышение давления»

Показания к МРТ головного мозга

МРТ недорого

МРТ головы цены в СПб

МРТ с пластиной в голове
4.Общий и биохимический анализы крови.
Для своевременного выявления побочных эффектов АЭП перед приемом эпилептолога необходимо проведение общего анализа крови (с лейкоцитарной формулой и тромбоцитами) и биохимического анализа крови (общий белок, глюкоза, АЛТ, АСТ, щелочная фосфатаза, билирубин, креатинин, мочевина, амилаза, натрий, калий, кальций). В первый год приема АЭП анализы желательно проводить не менее 3-4 раз в год, далее — 2 раза в год (и обязательно — перед приемом врача-эпилептолога).
Специалисты ИДНЭ рекомендуют проводить данные исследования на клинических базах:
Читайте также:


