В каких единицах измеряется плотность ткани при проведении компьютерной томографии
Какие бывают препараты для контрастирования?
Сегодня в медицинских учреждениях применяются различные ионные и неионные препараты, содержащие в своем составе йод. Именно йод делает сканы более контрастными и насыщенными, а вред от его попадания в организм отсутствует. Эффективное количество контрастного вещества рассчитывается исходя из веса пациента.
В нашем центре применяется нетоксичный и абсолютно безопасный неионный контрастный препарат «Омнипак», который быстро и практически безболезненно вводится болюсным способом с помощью инжектора. В случае с КТ брюшной полости пациенту дают дополнительно выпить контраст.
Пациентам с эндокринными заболеваниями щитовидной железы, в частности гипертиреозом, следует проконсультироваться с эндокринологом — введение йодсодержащего препарата может быть крайне нежелательно. Также необходимо удостовериться в отсутствии аллергии на йод — основного компонента контраста. Но прежде чем делать домашнюю тест-пробу, будьте осторожны — у некоторых пациентов даже при нанесении йода на сгиб локтя может быть непредсказуемая реакция, вплоть до анафилактического шока.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.

«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.
Как коронавирус выглядит на КТ?
При коронавирусе на КТ отчетливо и ясно визуализируются инфильтраты в легких — участки, заполненные экссудатом (жидкостью, кровью, гноем), вследствие чего дыхание затруднено.
Особенно наглядно они представлены на 3D-реконструкции дыхательных путей. Такое изображение получается после компьютерной обработки сканов. Эти данные тоже записываются на диск, и пациент может посмотреть визуализацию его собственных легких.
По данным актуальных исследований, публикуемых в журнале Radiology, вирусная пневмония, вызванная COVID-19, чаще всего проявляется на КТ изображениях в виде двухсторонних затемнений по типу «матового стекла» и уплотнений легочной ткани, например, утолщения альвеолярных перегородок. На томограммах это, напротив, более светлые участки, поскольку они свидетельствуют о повышенной плотности легочной ткани, а она хуже пропускает рентгеновские лучи.
Наличие одиночного очага поражения по типу «матового стекла» в правой нижней доле легкого может быть интерпретировано как начальное, самое первое проявление вирусной пневмонии.
Отметим, что «матовые стекла» не являются специфическим признаком пневмонии при коронавирусе. Этот признак характерен для опухолей, кровоизлияний и других инфекций. По результатам КТ легких возможна лишь первичная дифференциальная диагностика пневмоний (бактериальной, вызванной пневмококком, грибками и др.). «Рисунок» этих заболеваний может лишь незначительно различаться. Чтобы врачи могли правильно поставить диагноз, пациенту следует пройти дополнительное обследование, например, сделать ПЦР. Лабораторная диагностика поможет выявить специфического возбудителя воспаления легких.
Когда заболевание переходит в более позднюю стадию, рисунок становится более специфическим. Коронавирусную пневмонию на КТ легких определяют по следующим признакам.
КТ, МРТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП)
а) Терминология:
1. Аббревиатуры:
• Преходящие различия плотности печени (ПРПП)
• Преходящие различия интенсивности печени (ПРИП)
2. Определение:
• Преходящее повышение плотности печени (ПРПП) или интенсивности (ПРИП) в артериальной фазе при КТ или МР-исследованиях, обусловленное регионарными вариациями венозного и артериального кровотока в печени
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Клиновидный участок повышенной плотности в артериальной фазе контрастного усиления:
- Становится изоденсным (изоинтенсивным) паренхиме печени в портально-венозную и отсроченную фазу контрастного усиления
• Локализация:
о Периферические отделы печени, возле ее капсулы
• Размер:
о Различный, в зависимости от этиологии:
- Часто изменения затрагивают долю или сегмент печени, особенно, если обусловлены неопластическим процессом
• Морфология:
о Клиновидная форма, четкие границы:
- Изменения обычно являются субсегментарными
о Преходящее повышение плотности сегмента или доли печени должно иметь идентифицируемую причину
о Небольшие подкапсульные ПРПП чаще возникают на фоне цирроза при отсутствии каких-либо очагов
о Наличие округлого очага на вершине «клина» (треугольника) обычно говорит о том, что ПРПП обусловлено опухолью
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением (артериальная и портально-венозная фаза)
• Выбор протокола:
о Сканирование (в артериальную фазу) начинается через 25-40 секунд после болюсного введения контрастного вещества в вену:
- Объем вводимого контраста должен быть адекватным (больше 100 мл), а скорость 3 мл/сек и выше
о Портально-венозная фаза начинается спустя 60-80 секунд после внутривенного введения контраста
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 60 лет с циррозом печени визуализируется один из нескольких периферических, мелких, гиперваскулярных очагов клиновидной формы.
(Справа) На аксиальной КТ в портально-венозной фазе в этом же случае не определяется каких-либо очагов. Так обычно проявляют себя артерио-портальные шунты, часто обнаруживаемые в печени на фоне цирроза. Лучевые признаки, позволяющие предположить наличие артерио-портальных шунтов, включают в себя периферическое расположение (под капсулой печени), малый размер и «исчезновение» очагов в венозную и отсроченную фазу. (Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 67 лет, предъявляющего жалобы на боль в эпигастрии, потерю веса, с умеренно выраженным повышением функциональных печеночных проб, дистальнее мелкого гиподенсного метастаза рака поджелудочной железы визуализируется участок ПРПП клиновидной формы. Обратите внимание на гиподенсное образование в головке поджелудочной железы.
(Справа) На аксиальной КТ в артериальной фазе контрастного усиления у этого же пациента вновь определяется очень маленький вторичный очаг на вершине «треугольника» ПРПП. (Слева) На аксиальной КТ с контрастным усилением у женщины 57 лет с желтухой и жалоба -ми на потерю веса, неопределенные болевые ощущения в животе, определяется расширение левого главного желчного протока, визуализируется также ПРПП в левой доле печени.
(Справа) На корональной КТ с контрастным усилением у этой же пациентки визуализируются расширенные желчные протоки и участок преходящего повышения плотности в левой доле печени, обусловленный холангиокарциномой, билиарной обструкцией, повышением давления в синусоидах и регионарным снижением портального кровотока.
3. КТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участок клиновидной формы с четкими границами, в периферических отделах печени, идентифицируемый на томограммах в артериальной фазе контрастного усиления:
о Становится изоденсным паренхиме печени (и, следовательно, незаметным) в портально-венозной и отсроченной фазе
• Возможно обнаружение специфической причины ПРПП: объемного образования печени (или расположенного около печени), признаков тромбоза воротной или печеночной вены
4. МРТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участки повышенного накопления контраста в артериальную фазу (с использованием препаратов на основе гадолиния):
о Становятся изоинтенсивными печени в венозную и отсроченную фазу контрастного усиления
5. УЗИ:
• Специфические изменения отсутствуют, если не используется контрастное усиление с применением специальных агентов:
о Например, микропузырьков
6. Радионуклидная диагностика:
• Участки преходящего повышения плотности печени могут обусловливать возникновение «псевдопоражений» при радиоизотопных исследованиях:
о «Горячие» очаги накопления коллоидной серы, меченой технецием, в левой доле печени при обструкции верхней полой вены
о «Горячие» очаги, обусловленные повышенным накоплением ФДГ в областях преходящего повышения плотности печени:
- Могут быть ошибочно интерпретированы как опухоль
(Слева) На КТ в артериальной фазе контрастного усиления у мужчины 46 лет с циррозом печени и ПРПП, возникшим после биопсии, определяется усиление контрастирования части латерального сегмента печени, и раннее контрастирование вены, дренирующей этот сегмент. Эти изменения обусловлены наличием артерио-портального шунта и являются результатом ранее выполненной биопсии печени в данной области.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этого же пациента все изменения исчезают, в том числе и со стороны ветви воротной вены в латеральном сегменте. (Слева) На КТ в артериальной фазе контрастного усиления у мужчины 60 лет с ПРПП на фоне гепатоцеллюлярного рака визуализируется правая печеночная артерия, виден также очаг в правой доле, интенсивно накапливающий контраст.
(Справа) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируется неравномерно гиперваскулярная опухоль (ГЦР). В непосредственной близости от образования находится гиперденсный участок, имеющий клиновидную форму, — это, скорее всего, преходящее повышение плотности печени или зона патологически измененной перфузии. (Слева) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируются множественные гиперваскулярные опухолевые узлы. Дистальнее наибольшего из узлов виден участок преходящего повышения плотности печени, обусловленный обструкцией сегментарной ветви воротной вены опухолью.
(Справа) На аксиальной КТ в портально-венозную фазу контрастного усиления у этого же пациента участок ПРПП становится значительно менее очевидным; кроме того, определяется «вымывание» контраста из узлов ГЦР. «Вымывание» контраста является важным дифференциальным критерием, позволяющим отличить ПРПП от опухоли; в противном случае можно переоценить истинный размер образования.
в) Дифференциальная диагностика преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
1. Гиперваскулярные образования печени:
• Гепатоцеллюлярный рак, очаговая узелковая гиперплазия, гиперваскулярные метастазы (чаще всего карциноидной опухоли, нейроэндокринных опухолей)
• Обычно имеют округлую или овоидную форму (не клиновидную)
• Может наблюдаться «вымывание» контраста в портально-венозную фазу
• Могут приводить к формированию ПРПП или артериопорталь-ных шунтов:
о Тем не менее, объемные образования необходимо отличать от ПРПП
о Имеют типичную округлую форму
о Могут располагаться на вершине «треугольника» ПРПП
2. Очаговый сливной фиброз:
• Ретракция капсулы, уменьшение объема цирротически измененной печени
• Клиновидная зона повышенной плотности, видимая в отсроченной (а не в артериальной) фазе контрастного усиления
• Часто локализуется в четвертом сегменте печени
3. Гемангиома:
• Узел с периферическим контрастным усилением по типу «незамкнутого кольца»
• Для капиллярных гемангиом характерно контрастное усиление по типу «заполняющей вспышки»: равномерное увеличение плотности в артериальной фазе
• Повышение плотности гемангиомы обусловлено задержкой в ней большого количества крови и контрастного вещества
• Гемангиомы могут обусловливать возникновение ПРПП или формирование артериопортальных шунтов:
о Намного чаше в результате «эффекта сифона», чем сдавливания ветвей воротной вены
4. Участок сохранной паренхимы печени на фоне жирового гепатоза:
• Сохранные участки печени имеют относительно высокую плотность и окружены гиподенсной печеночной паренхимой, инфильтрированной липидами
• Чаще всего обнаруживаются в сегментах 4А и 4В в непосредственной близости от ямки желчного пузыря
• Более очевидны на КТ или МРТ без контрастного усиления, в отличие от ПРПП
(Слева) На КТ с контрастным усилением у молодой женщины определяется большое, равномерно гиперваскулярное образование в печени (очаговая узелковая гиперплазия). Обратите внимание, что вся правая доля печени интенсивно накапливает контраст в артериальную фазу, возможно, вследствие «эффекта сифона», обусловленного гиперваскулярным узлом ОНГ либо сдавливанием правой долевой ветви воротной вены.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этой же пациентки определяется, что ПРПП и ОНГ практически сравнялись по плотности с паренхимой печени. (Слева) На аксиальной КТ с контрастным усилением у женщины 33 лет, у которой ПРПП обусловлена абсцессом печени, визуализируется большое многокамерное образование, имеющее стенку, накапливающую контраст, а также перегородки, что характерно для пиогенного абсцесса. Обратите внимание, что правая доля печени более интенсивно накапливает контраст.
(Справа) На КТ с контрастным усилением в этом же случае определяется участок преходящего повышения плотности правой доли печени, обусловленный двумя факторами: «эффектом сифона» из-за абсцесса, вызывающего приток дополнительного количества артериальной крови в правую долю, а также, что более важно, тромбозом ветвей воротной вены правой доли. (Слева) На аксиальной КТ в артериальной фазе контрастного усиления определяется повышение плотности медиальных отделов левой доли, обусловленное коллатеральным током венозной крови по венам грудной стенки, диафрагмы и печени. Эти изменения являются характерными для обструктивного поражения верхней полой вены с формированием коллатерального кровотока.
(Справа) На корональной КТ в этом же случае определяется окклюзия верхней полой вены; видны коллатеральные венозные сосуды в грудной стенке, в печени; определяется также повышение плотности медиального сегмента вследствие накопления контраста.
г) Патология:
1. Общая характеристика:
• Этиология:
о Кровоснабжение участков ПРПП не нарушено, фармакодинамика контрастных веществ не изменена:
- Артериальная фаза контрастного усиления (начинается примерно через 20-40 сек. после введения контраста):
Йодсодержащий контраст попадает в печень по печеночной артерии, где происходит его «разведение» в соотношении 3:1 в синусоидах при смешивании с венозной кровью, поступающей в печень по ветвям воротной вены
- Венозная фаза (60-80 секунд после введения контраста):
Кровь с контрастным веществом попадает в печень по системе воротной вены
Что приводит к максимальному увеличению плотности паренхимы печени
- Снижение притока крови по системе воротной вены и увеличение артериального кровотока, обусловленное любым процессом, может привести к возникновению ПРПП
о ПРПП в результате снижения кровотока по системе воротной вены:
- Тромбоз сегментарных, периферических ветвей воротной вены:
На фоне гиперкоагуляции
Или септического тромбофлебита, обусловленного, например, аппендицитом или дивертикулом
- Сдавливание печени извне: ребрами, подкапсульной гематомой
- Сдавливание или окклюзия воротной вены объемным образованием (опухолью или абсцессом)
- Повышение давления в синусоидах вследствие холангита или билиарной обструкции
о ПРПП в результате усиления артериального кровотока:
- Периферические артерио-портальные шунты при циррозе
- Гиперваскулярные объемные образования:
Могут приводить к усилению кровотока в окружающей паренхиме печени вследствие «эффекта сифона»
Гепатоцеллюлярный рак
Гиперваскулярные метастазы в печени (например, нейроэндокринных опухолей)
Капиллярная гемангиома
Пиогенный абсцесс печени
- Посттравматическая или врожденная артерио-портальная фистула:
Вследствие биопсии печени
о После проникающей или тупой травмы живота:
После оперативных вмешательств
Врожденная геморрагическая телеангиэктазия (болезнь Ослера-Вебера-Рендю)
о Третий альтернативный или дополнительный путь притока венозной крови в печень:
- Отток венозной крови от желчного пузыря в прилежащие отделы печени:
Повышенное накопление контраста сегментами печени около желчного пузыря может быть обусловлено холециститом
Что обусловливает появление симптома «ободка» на КТ с контрастным усилением и при гепатобилиарной сцинтиграфии с технецием
- Околопупочные и парадиафрагмальные вены:
Соединяют воротную вену с системными венозными сосудами
Так, ПРПП в четвертом сегменте печени возникает вследствие коллатерального кровотока по венам печени в условиях окклюзии верхней или нижней полой вены
При сцинтиграфии с коллоидной серой, меченой технецием, определяется симптом «горячего» квадранта (медиального сегмента)
• Ассоциированные патологические изменения:
о Состояния, характеризующиеся повышенной свертываемостью крови (в случаях окклюзии портальной вены)
о Аппендицит, дивертикулит, осложненный септической окклюзией воротной вены, а также, возможно, абсцессом печени
о Первичная опухоль или метастазы
2. Макроскопические и хирургические особенности:
• Опухолевая инвазия или обструкция вен:
о Опухоли (в порядке уменьшения частоты): гепатоцеллюлярный рак, холангиокарцинома, метастазы
3. Микроскопия:
• Отсутствие изменений тканевой структуры в фокусе ПРПП
• Новообразования печени или другие изменения, являющиеся причиной ПРПП, в прилежащих тканях
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Большей частью симптоматика обусловлена причинным заболеванием:
- Системным венозным тромбозом, опухолью, инфекцией
о ПРПП не провоцируют возникновение симптоматики:
- Травматические или врожденные артериовенозные шунты, приводящие к сбрасыванию большого количества крови, могут обусловливать возникновение сердечной недостаточности с повышенной фракцией выброса:
Особенно у пациентов с врожденной геморрагической телеангиэктазией (болезнью Ослера-Вебера-Рендю)
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Встречаемость ПРПП выше у пациентов с циррозом печени
о ПРПП относительно часто возникают на фоне метастатического поражения печени при первичных опухолях ЖКТ:
- Метастазирование происходит по системе воротной вены:
Метастазы могут вызывать окклюзию ветви воротной вены
3. Течение и прогноз:
• При инвазии воротной вены-прогноз неблагоприятный:
о В случае гепатоцеллюлярного рака, холангиокарциномы, метастазов
• Состояния, проявляющиеся повышенной свертываемостью крови, должны своевременно распознаваться и корректироваться:
о Лучевые методы диагностики позволяют первыми обнаружить ключевые признаки данных состояний
• Септические эмболы, являющиеся причиной возникновения ПРПП, обязательно должны быть идентифицированы:
о Септическая эмболия чаще всего является следствием вялотекущего («тлеющего») дивертикулита или аппендицита
4. Лечение:
• Коррекция причинного заболевания (инфекционного или опухолевого)
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо как можно тщательнее анализировать «верхушку» треугольника ПРПП с целью поиска мелких образований печени
В 1886 году, на следующий год после открытия Вильгельмом Рентгеном «икс-лучей», знаменитый изобретатель Томас Эдисон публично заявил, что намерен получить первый рентгеновский снимок «живого мозга». Однако уже через несколько недель работы великому ученому пришлось признать свою неудачу — ему так и не удалось создать технологию, позволяющую рентгеновским лучам «заглянуть внутрь» плотной структуры костей черепа, сохранив данные о мягкой ткани мозга. Такой возможности человечеству пришлось подождать до конца следующего века, пока в 1972 году не был предложен метод компьютерной томографии.
Сегодня компьютерная томография считается сравнительно простым, доступным и повсеместно используемым диагностическим методом.
Принцип получения изображений
Компьютерная томография базируется на рентгеновском излучении и его детектировании. Это особый вид электромагнитного излучения, которое способно проходить через непрозрачные для обычного света среды. Нужно помнить, что это излучение:
- ослабляется в среде (тканях) тем больше, чем плотнее среда, сквозь которую они прошли;
- имеет непрямой ионизирующий эффект, то есть отрыв электронов от атомов вещества, через которое проходит рентген-излучение, что и обуславливает лучевую нагрузку на пациента при исследовании;
Линию, по которой проходит рентген-излучение от излучателя к детектору, как правило называют осью х, линию, которая проходит, проще говоря, от «право» к «лево» для пациента — осью у, а линию «верх-низ» пациента, то есть толщину среза — осью z.
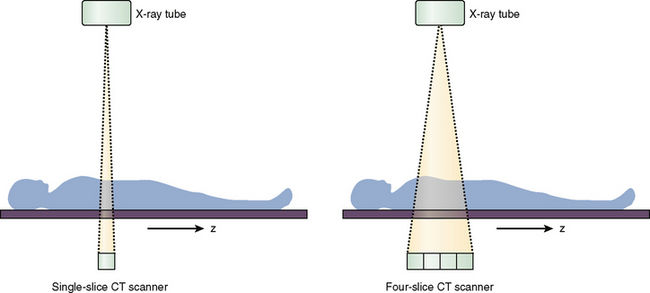
В современном компьютерном томографе рентгеновская трубка совершает спиральное вращение вокруг тела пациента в аксиальной плоскости, постоянно генерируя излучение. Если точнее, трубка вращается по кругу, и одновременно с этим непрерывно смещается вперед или назад стол с пациентом.
В традиционных пошаговых томографах происходит цикл «вращение — шаг стола — вращение».
При этом пучок излучения сформирован в виде тонкого веера — широкий по оси у, узкий по оси z. Проходя сквозь тело пациента, рентгеновское излучение ослабляется соответственно плотности ткани, через которую оно прошло, затем попадает на детекторы и регистрируется.
Детекторы в современных КТ-аппаратах расположены в несколько рядов, причем наружный ряд шире, чем внутренний. Это позволяет многократно регистрировать излучение от каждого среза, получая более точные данные и сокращая время исследования. В наиболее распространенных на сегодня типах томографов может быть от 4 или 16 до 320 рядов детекторов, как в представленном фирмой Toshiba в 2007 году AQUILION ONE. Когда Вы слышите термин «16-срезовый КТ», имеется ввиду именно количество рядов детекторов. Детекторы могут быть расположены дугой напротив излучателя и вращаться одновременно с трубкой (томографы 3-го поколения), а могут быть неподвижными и занимать всю окружность, в то время как вращается только рентгеновская трубка (4-е поколение томографов).
А дальше начинается именно то, за что Аллан Кормак и Годфри Хаунсфилд получили Нобелевскую премию в 1979 году: на основе имеющихся данных о том:
- какое количество излучения покинуло рентгеновскую трубку;
- какое количество излучения зарегистрировалось детекторами;
- и где находилась трубка и детекторы в каждый момент времени происходит реконструкция и построение изображений с помощью итеративных алгоритмов.
Для реконструкции используются данные от каждого луча, который проходил через выбранное поле обзора от трубки до детектора. Коэффициент ослабления для каждой точки изображения рассчитывают с помощью усреднения значений ослабления для всех лучей, пересекающих эту точку. Полученные таким образом данные называют исходными, или «сырыми». Эти необработанные данные уже представляют изображения срезов, отображенные в оттенках серой шкалы, однако нуждаются в дальнейшей обработке.
Шкала Хаунсфилда
Во время реконструкции изображения каждому пикселю приписывается числовое значение, выраженное в единицах ослабления, или единицах Хаунсфилда, которое определяется тем, насколько ослабляется луч, проходя через данный воксель (единицу объема) — проще говоря, эта шкала показывает примерную плотность вещества.
Само изображение среза, каким мы увидим его на экране, получается благодаря тому, что каждый пиксель будет отображен каким-то оттенком серого в зависимости от плотности вокселя и настроек окна. Шкала Хаунсфилда начинается со значения –1000 HU (hounsfield unit) для воздуха, значение 0 HU задано для воды, жир занимает значения от –120 до –90 HU, нормальная ткань печени — 60–70 HU, кровь — 50–60, костная ткань — 250 и выше. Верхний предел шкалы колеблется от +1000 до более чем +3000 для разных томографов. Программы-просмотрщики КТ-изображений всегда имеют возможность вычислить среднюю плотность выделенной области, ведь отличить разницу в 10–15 HU «на глаз» трудно, но разница эта может быть значима, например, для диагностики жирового гепатоза, степени накопления новообразованием контраста и т. д.

Для визуальной оценки КТ-изображений важны настройки окна. Дело в том, что человеческий глаз не способен различить несколько тысяч оттенков серого, и, чтобы различить близкие по значению плотности, но все же разные структуры, изображение рассматривают в определенном окне. Например, ширина костного окна — 2000 HU, уровень — 500 HU. Это значит, что структуры плотностью 500 HU отобразятся на экране в виде средне-серого цвета, значениям 500 HU до –500 HU будут присвоены оттенки от средне- до очень темно-серого, а структуры плотностью ниже –500 будут отображены слишком темными, чтобы четко их дифференцировать. Структуры плотность выше 1500 HU будут, соответственно, слишком светлыми.

Но вернемся к полученным в результате первичной алгебраической обработки данным. Если перевести «сырые» данные в изображения, то они получатся нерезкими и с размытыми контурами, поэтому для дальнейшей обработки применяют математическую фильтрацию с усилением контуров (конволюцию).
Кернель, или ядро конволюции заложено в протоколе исследования и обработки данных, однако радиолог может менять его по своему усмотрению, задав более «жесткий» или «мягкий» кернель. Например, для сред с высоким естественным контрастом (ткань легкого, костные структуры) применяют жесткий кернель, для органов брюшной полости (низкий естественный контраст) — мягкий. Есть возможность применить разный кернель конволюции к одному и тому же массиву сырых данных, например, после сканирования головы пациента с подозрением на черепно-мозговую травму создать одну серию изображений с жестким кернелем для четкой визуализации костей черепа, а вторую — с мягким кернелем, на ней будут хорошо визуализированы ткани мозга и мозговых оболочек. Каждая серия анализируется радиологом отдельно.
Еще один важный параметр реконструкции изображения — толщина среза. Его минимальное значение определено параметрами сканирования (проще говоря, толщиной луча). Тонкие срезы используются там, где нужно визуализировать множество мелких контрастных структур — например, при томографии височной кости. Однако чем тоньше срезы, тем больше время сканирования и лучевая нагрузка на пациента.
Для дальнейшей удобной работы с полученными после первичной обработки исходными данными в КТ применяют инструменты постпроцессинга. Наиболее частые — это мультипланарная реконструкция (MPR), позволяющая из аксиальных сканов построить коронарные и саггитальные изображения.
Проекция максимальной интенсивности (MIP) строится таким образом: для каждой координаты XY представлен только пиксель с наивысшим номером Хаунсфилда вдоль оси z, так что в одном двумерном изображении наблюдаются все самые плотные структуры в данном объеме. MIP используют для визуализации костных структур или контрастированных сосудов.
Другой метод — 3D-рендеринг, позволяющий восстановить из исходных данных, подходящих по определенный критерий (чаще всего это также структуры наивысшей плотности — кости и кровь, содержащая контрастное вещество) трехмерную модель. Работая на станции, радиолог может рассматривать модель со всех сторон и «отрезать» лишние фрагменты изображений. Одним из видов 3D рендеринга является виртуальная эндоскопия — технология, позволяющая вывести в трехмерном изображении полый орган (чаще всего проводят виртуальные колоноскопию и бронхоскопию). Это исследование не заменяет реальной скопической процедуры, но может предоставить дополнительные данные или помочь в планировании реальной процедуры.
4D-рендеринг широко используется в основном для КТ-исследования сердца. Для этой технологии необходим томограф с возможностью синхронизировать сканирование и сердечный ритм пациента; используются томографы 4-го поколения либо мультисрезовые томографы с количеством детекторов от 64 и выше. Сканирование проводится в разные фазы сердечного цикла, затем из полученных изображений строится последовательность 3D-моделей, по очереди соединенных в «фильм», позволяющий отследить изменения во время сердечного цикла.

Для большинства исследований в КТ используют контрастные вещества (КВ) — вещества, содержащие йод и повышающие значения плотности среды, в которой находятся. В настоящее время выделяют ионные и неионные, мономерные и димерные йодсодержащие рентгеноконтрастные средства. Ионные КВ имеют повышенную осмолярность и в настоящее время не рекомендованы для парентерального контрастирования из-за высокой частоты побочных эффектов. Ионные КС могут быть использованы для перорального контрастирования, сиалографии (контрастирования слюнных желез) и т.д.
Существуют различные методики КТ-исследования с помощью контрастного препарата.
«Классическая» многофазная КТ предполагает введение сравнительно большого (обычно от 70 до 120 мл) контрастного средства со скоростью 3–4 мл/с. За этим следует несколько сканирований нужной области в определенные моменты времени — фазы. Например, исследование печени при подозрении на новообразование чаще выполняется в нативную (бесконтрастную), артериальную (контрастное вещество преимущественно в артериях, 15–40 с от начала введения), портовенозную (КВ в системе портальной вены и печеночных венах, 55–60 с) и отсроченную, или паренхиматозную (несколько минут после введения КВ) фазы. Полученные изображения позволяют не только оценить анатомию сосудов органа, но и дифференцировать найденные образования по характеру накопления КВ.
Образование активно накапливает контраст и в артериальную фазу «светится» интенсивнее остальной паренхимы, а в венозную и отсроченную фазы контраст «вымывается» и образование выглядит менее плотным или таким же по плотности, как и остальная паренхима? Вероятно, это гиперваскулярная опухоль или метастаз. Не накапливает контраст (или накапливает в пределах 10 HU) и выглядит гиподенсным во всех фазах? Скорее всего, это киста.
Учитывая накопление КВ в определенных фазах, характер этого накопления, а также размеры, расположение и структуру образования, рентгенолог делает предположение о характере образования. Внутривенное контрастирование используется также для проведения КТ-ангиографии.
Перфузионная КТ используется чаще всего для диагностики нарушений мозгового кровообращения и нарушений перфузии миокарда, а также для оценки раннего ответа на химиотерапию. Эта методика позволяет отграничить зону некроза от пенумбры — зоны обратимой ишемии. Перфузионная КТ может быть выполнена на любом мультиспиральном компьютерном томографе, однако, чем больше он имеет детекторов, тем большую зону можно охватить при сканировании. Начальным этапом выполнения перфузионной КТ является нативное сканирование для исключения геморрагии, а также для выявления иной патологии головного мозга. Перфузионная КТ выполняется после внутривенного болюсного введения 40–50 мл контрастного препарата и 2030 мл физиологического раствора со скоростью 5 мл/с. После внутривенного болюсного введения контрастного препарата выполняются многократные сканирования на одном или нескольких уровнях, следующие друг за другом с минимальными промежутками времени или при непрерывной работе рентгеновской трубки. Общая длительность перфузионного исследования составляет около 1 минуты. Для получения графика контрастного усиления (зависимость плотности в единицах Хаунсфилда от времени) для каждого воксела в зоне интереса необходимо зарегистрировать множественные фазы и находить зоны, где скорость кровотока и времени транзита контрастного препарата не соответствуют объему кровотока, что и будет показателем обратимой ишемии.
Можно выделить несколько основных факторов, затрудняющих чтение томограммы:
- бывает сложно «узнать» анатомические структуры, рассматривая их на аксиальных срезах;
- затруднять чтение могут также артефакты (чаще встречаются артефакты от движения и от присутствия металлических объектов);
- эффекты частного объема.
О последних поговорим подробнее.
Один срез на экране представляет собой плоскостное изображение, построенное из пикселей. Однако нужно помнить, что одному пикселю на экране соответствует трехмерный воксель в реальной жизни и толщина этого вокселя соответствует толщине среза.
Допустим, в срез попала структура, которая на всей толщине среза имеет приблизительно одинаковую ширину, например, сосуд. В данном случае проблем не возникает, и структура будет иметь на сканах четкие контуры.
Но что, если срез пришелся на край позвонка? В воксель попала часть позвонка и часть межпозвоночного диска. Они имеют разную плотность и немного разные размеры. Полученные от вокселей данные суммировались, и в результате на скане появляется структура с нечеткими контурами, плотность которой представляется средней между плотностью позвонка и диска.
Еще один пример: округлой формы образование или лимфоузел. При сканировании в срез попадает часть лимфоузла, остальное — окружающая жировая клетчатка. На скане мы увидим нечеткую округлую структуру, а если захотим измерить ее плотность, значения будут средними между реальной плотностью узла и плотностью жира.
Если структура имеет коническую форму и сужается «в срезе», она также будет иметь нечеткие контуры. Примером может служить размытость контуров почки в области полюсов на томограммах. Такая же размытость появится, если, например, сосуд «делает поворот» в срезе.
Исходя из сказанного, можно дать несколько советов врачу или студенту, который осмелился открыть диск с КТ-исследованием пациента (или сесть за рабочую станцию радиолога) и проанализировать его самостоятельно:
- Пользуйтесь атласами посрезовой и специальными атласами КТ- и МРТ-анатомии наряду с обычными анатомическими атласами;
- Не анализируйте только аксиальные срезы: откройте в просмотрщике несколько окон и прослеживайте интересующую Вас структуру на аксиальных, сагиттальных и корональных срезах одновременно;
- Внимательно проанализируйте изображения, используя разные настройки окна, чтобы хорошо изучить структуры разной плотности; вы увидели образование легкого в «легочном» окне? Изучив его, перейдите в «костное» окно, чтобы выявить возможные метастазы в костные структуры;
- Также внимательно изучите исследование в разных фазах контрастирования; некоторые образования могут иметь схожую с окружающей тканью плотность на бесконтрастных сканах и выделяться только после введения контраста;
- Узнайте, проводилось ли пациенту контрастное исследование до проведенного КТ? Возможно, он проходил рентгеноскопию с применением сульфата бария, и увиденные вами ярко светящиеся области в просвете кишечника — это остатки бариевой взвеси; пациенту проводилось КТ с внутривенным контрастированием накануне? Контрастное вещество может оставаться в мочевыводящих путях (время его выведения зависит от используемого препарата и функции почек), а в случае экстравазации контрастного средства — в мягких тканях пациента;
- Держите в памяти тот факт, что больной во время исследования лежит на спине. Поэтому, например, жидкость в плевральной полости не собирается в плевральных синусах, а «растекается» по нижней стенке плевральной полости;
- Будьте внимательны, проводя денситометрию: помните, что в срез может попадать не только интересующая Вас структура, особенно, если эта структура небольших размеров из-за эффектов частного объема. Всегда измеряйте плотность в нескольких разных областях органа; проводите денситометрию только на бесконтрастных сканах (или сравнивайте показатели денситометрии на при нативном и контрастном исследовании; в этом случае следите, чтобы показатели были взяты из одной области). Интерпретировать результаты денситометрии также следует с осторожностью: жидкость высокой плотности в плевральной полости может быть кровью, транссудатом, гноем, смесью крови и экссудата и т. д; повышение плотности ткани печени — следствием цирротических изменений, диффузной формы злокачественного образования, а может быть и следствием нарушения обмена веществ, например, в виде отложений меди при болезни Вильсона-Коновалова.
А потому — главное правило: оценивайте изменения комплексно. Отмечайте не только изменение плотности, но и форму, объем, структуру органа; положение, форму, распространенность, контуры и структуру найденного образования и паттерн контрастного накопления. Сопоставляйте обнаруженные изменения с данными анамнеза и лабораторных исследований пациента. И помните, что любой метод имеет ограничения.
Компьютерная томография (КТ) с контрастом — высокоточный метод диагностики, который предполагает введение в организм пациента специального йодсодержащего препарата. Контраст вводится непосредственно во время сканирования исследуемой зоны внутривенно с помощью инжектора (специального насоса). Вещество задерживает рентгеновские лучи, что позволяет более точно визуализировать мягкие ткани, артерии и вены, «окрашивая» их изнутри в ответ на воздействие рентгеновского излучения.
Препарат нетоксичен, безопасен для организма пациента и выводится в течение суток.
На сканах КТ с контрастом отчетливо просматриваются границы тканей различной морфологии, видны малейшие структурные отклонения от нормы — изображения получаются более детализированными, а информативность исследования повышается.
Дополнительное контрастирование необходимо только в определенных ситуациях, например, когда есть необходимость в первичной дифференциальной диагностике новообразований (при подозрении на онкологию), мониторинге результатов лечения онкологии (хирургического вмешательства, химеотерапии), при оценке сосудистого русла и проходимости вен. Целесообразность компьютерной томографии с контрастом сможет уточнить ваш лечащий врач. При некоторых заболеваниях щитовидной железы и почек, при беременности введение контрастного препарата осуществляется по жизненным показаниям.
Сосуды — артерии и вены — возможно исследовать только на КТ с контрастом. Перед операциями на сосудах, при наличии выраженных патологических изменений, таких как мальформации, стеноз, атеросклеротические бляшки, данный вид диагностики считается «золотым стандартом».
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
- Высокая температура (более 37,5°);
- Затрудненное дыхание, одышка;
- Кашель;
- Ощущение сдавливания в грудной клетке;
- Низкий уровень сатурации крови кислородом (менее 95%) по результатам пульсоксиметрии;
- Повышенная утомляемость, слабость.
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ).
Консолидация матовых стекол
Признак, который чаще всего наблюдается при среднетяжелом поражении легких. Матовых стекол уже достаточно много, и на некоторых участках можно наблюдать их объединение. Видимость воздушных просветов бронхов сохраняется, но сосуды и стенки бронхов в зоне уплотнения не видны.
Симптом воздушной бронхограммы
Воздушная бронхограмма — рентгенологический термин, который означает, что на фоне плотной и безвоздушной ткани легких с инфильтратами («матовых стекол» с консолидацией), сохраняется воздушное пространство в просвете бронхов. Этот отдел дыхательных путей полностью или частично визуализируются на КТ.
С одной стороны, воздушная бронхограмма говорит о проходимости проксимальных дыхательных путей, с другой — указывает на масштабную обструкцию легких, при которой практически отсутствует альвеолярный воздух.
Когда проводится КТ с контрастом?
Чаще всего КТ с контрастом назначается лечащим врачом, либо пациент проходит обследование, чтобы контролировать изменение размера новообразования после проведенного лечения или ход восстановления после перенесенного хирургического вмешательства.
Однако бывают ситуации, когда во время обзорной компьютерной томографии без контраста врач-рентгенолог замечает подозрительное уплотнение или новообразование. В этом случае для уточнения результатов первого обследования, размеров новообразования и его специфики, пациенту рекомендуют пройти повторную КТ с контрастом.
Поскольку препарат безопасен, то при отсутствии противопоказаний пройти КТ с контрастом можно без направления врача.
КТ с контрастом отдается предпочтение в следующих ситуациях:
- Обследование сосудистой системы и глубоких вен — на трехмерных посрезовых томограммах врач-рентгенолог осматривает сосуды на предмет повреждений, мальформаций, стеноза (патологического сужения просвета), атеросклеротических бляшек, кальцификатов. КТ сосудов с контрастом называют «ангиографией». Исследование обладает важной прогностической ценностью, поскольку позволяет своевременно обнаружить предикторы инсульта, тромбоз и опухоли, которые сдавливают сосуды.
- При подозрении на онкологию / для оценки динамики роста опухоли / для оценки результатов хирургического удаления опухоли или химиотерапии — компьютерная томография с контрастом позволяет обнаружить даже небольшие злокачественные опухоли. Раковые клетки могут расти и делиться, когда получают достаточное количество кислорода и питательных веществ. Поэтому кровообращение в месте растущей опухоли как правило более интенсивное, а текстура ткани более плотная, но бывает и обратная ситуация, когда метастазы гиповаскулярны по отношению к окружающим тканям . На сканах КТ с контрастом у онкологии особенный «рисунок», а сама опухоль окрашена в более светлый цвет. Врач-рентгенолог сможет оценить размер новообразование и дать первичное дифференцированное заключение, то есть отличить раковую опухоль от кисты, доброкачественной липомы и др. Для уточнения диагноза пациенту в этом случае также необходимо сдать образец ткани на лабораторное гистологическое исследование (биопсию).
КТ с контрастом всегда назначается при подозрении на онкологию:
- Органов брюшной полости (печени, почек, кишечника, желчного пузыря);
- Органов грудной клетки (легких, гортани, сердца, средостения);
- Головного мозга;
- Мягких тканей опорного аппарата (мышц, связок).
- При подозрении на метастазы — КТ с контрастом позволяет выявить злокачественные клетки, мигрировавшие от очага онкологии в другие органы и ткани по кровотоку и лимфатическим сосудам.
- При заболеваниях, в результате которых поражены мягкие ткани и внутренние органы — КТ головного мозга, КТ шеи (при диагностике лимфоузлов), КТ брюшной полости лучше всего делать с контрастом.
- Неясная или сложная клиническая картина — для уточнения результатов других исследований.
Симптом обратного гало
Симптом «обратного ободка» или «гало» представляет собой уплотнение легочной ткани вокруг очага воспаления. Свидетельствует о прогрессирующей пневмонии. На томограммах визуализируется светлым кольцом или ободком, опоясывающим «матовое стекло» в форме практически правильного круга или эллипса.
КТ-ангиография с контрастом
Компьютерная томография сосудистого русла или КТ-ангиография — это основное исследование, которое позволяет оценить проходимость и функциональность сосудов. Наиболее востребовано сканирование аорты, коронарного кровотока, шеи и головы. Именно это обследование позволяет выявить предынсультные факторы риска и проводится пациентам с симптомами острого нарушения мозгового кровообращения, при подозрении на инсульт.
КТ-ангиография показывает повреждения сосудистых и венозных стенок, опухоли, мальформации, аневризмы, холестериновые бляшки, отложения солей кальция, стеноз, тромбоз — любые патологические нарушения кровотока. КТ-ангиография проводится только с контрастом, поскольку без «окрашивания» исследование неинформативно. Обследование также назначается пациентам перед хирургическими вмешательствами, в частности, перед операциями на сосудах, например, по удалению мальформаций.
После КТ с контрастом
Некоторые пациенты переживают накануне исследования. Не стоит бояться КТ с контрастированием — исследование проходит быстро и в большинстве случаев абсолютно без дискомфорта. После введения контраста пациент ощущает по всему телу тепло — это нормальная реакция организма, на быстрое введение жидкости в сосудистое русло. Чтобы контрастный препарат выводился из организма быстрее, после обследования рекомендовано пить больше воды. Препарат выводится естественным путем в течение 1-2 суток.
Сразу после КТ с контрастом пациент получает на диске запись исследования в отличном качестве. Врач-рентгенолог подготовит заключение и отправит пациенту на электронную почту.
Легочная ткань обладает белковыми рецепторами ACE2, к которым прикрепляется вирион, благодаря прочным белковым шипам, по аналогии с пневмовирусом SARS-CoV-1, впервые обнаруженным у летучих мышей.
Помимо удушья и острого респираторного дистресс-синдрома (ОРДС), высокий риск смертности от COVID-19 сопряжен и с другими, нелегочными осложнениями: миокардитом, тромбозом внутренних органов, ДВС-синдромом. Однако по данным Уханьского технологического университета, у 92 из 100 китайских пациентов, госпитализированных по поводу коронавируса, компьютерная томография выявляет повреждение легких. Большую опасность для жизни и здоровья представляет острый респираторный дистресс-синдром (ОРДС) — это обширный двусторонний воспалительный процесс с полисегментарный очагами инфильтрации, который приводит к отеку легких и острой дыхательной недостаточности.
Коронавирус проникает в организм человека через носовую полость, слизистую глаз или рот и, когда достигает легких, провоцирует у большинства больных обширный воспалительный процесс — альвеолы (воздушные пузырьки легочной ткани) заполняются жидким экссудатом или соединительной тканью. Эти пораженные участки легких, более не участвующие в дыхательном процессе, врачи видят на посрезовой КТ легких в виде «матовых стекол», симптома «булыжной мостовой». Также коронавирус часто сопровождается плевральным выпотом.
По результатам томографии также оценивают тяжесть заболевания, то есть степень поражения легких: КТ-0, КТ-1, КТ-2, КТ-3, КТ-4. Подробнее о «рисунке» коронавирусной пневмонии и диагностических возможностях компьютерной томографии — в этой статье.
Подготовка к КТ с контрастом
КТ без контраста не требует специальной подготовки. Перед сканированием с контрастированием следует придерживаться следующего алгоритма:
- Убедиться в отсутствии аллергии на йод.
- Ознакомиться с перечнем абсолютных и относительных противопоказаний к КТ с контрастом.
- Не более чем за 10 дней перед диагностикой проверить функциональность почек (именно они отвечают за выведение препарата из организма), сдав анализ крови на креатинин.
- Пациентам с заболеваниями щитовидной железы (особенно гипертиреозом) и сахарным диабетом — проконсультироваться с эндокринологом.
- Не менее чем за 3 часа до исследования — воздержаться от приемов пищи.
Подробнее об алгоритме подготовки к КТ малого таза и КТ брюшной полостис контрастом читайте по ссылкам на соответствующих страницах нашего сайта.
Симптом плеврального выпота
Плевральный выпот — это скопление жидкого экссудата в плевральной полости. Плевра представляет собой серозную оболочку, которая покрывает поверхность легких и внутреннюю часть грудной клетки. Патологическая жидкость скапливается в пространстве между легкими и грудной клеткой. В норме здесь содержится немного жидкости, около 3-5 мл, — она необходима для амортизации и уменьшения трения дыхательного органа о ребра. Дополнительная жидкость затрудняет дыхание и вызывает сдавление легких.
Важно! Интерпретировать результаты КТ легких может только врач-рентгенолог. Компьютерная томография показывает поражение легких при вирусной пневмонии. Чтобы достоверно определить тип инфекционного возбудителя воспаления легких, пациенту следует сделать ПЦР.
Галина: Здравствуйте! Сегодня восьмой день, как заболела мама и сегодня мы сделали КТ. Вот наше заключение. Пожалуйста,разъясните, мне, что мы имеем.Заключение:изменения лёгких обусловлены воспалительным процессом вирусной этиологии с вовлечением до 28%обьема лёгочной паренхимы-КТ2. Спасибо огромное, очень вам благодарна. еще.
Здравствуйте, Галина, благодарим за вопрос! Период с 7 по 10 день болезни новой коронавирусной инфекцией обычно самые сложные. Важно вызвать терапевта на дом или прийти на амбулаторный прием в специализированное медицинское учреждение в Вашем населенном пункте, где ведется прием пациентов с COVID-19. Если врач-рентгенолог указал в заключении, что воспаление легких вызвано вирусной инфекцией, то скорее всего это коронавирус.
Не тревожьтесь, 28% воспаления не опасны, маловероятно, что при условии правильного лечения уже будет значительно больше. Но мы бы рекомендовали на всякий случай также дома измерять сатурацию (норма 95 и выше, если нет хронических заболеваний дыхательных путей в анамнезе) и артериальное давление. При отклонениях от нормы следует звонить в скорую.
Также мы бы рекомендовали контрольное КТ через месяц, чтобы исключить фиброзные изменения и иные патологии легких после болезни. Особенно в том случае, если будут какие-либо жалобы (одышка, сокращение глубины вдоха и др).
Желаем Вам и вашим близким крепкого здоровья!
Здравствуйте! Сегодня восьмой день, как заболела мама и сегодня мы сделали КТ. Вот наше заключение. Пожалуйста,разъясните, мне, что мы имеем.Заключение:изменения лёгких обусловлены воспалительным процессом вирусной этиологии с вовлечением до 28%обьема лёгочной паренхимы-КТ2. Спасибо огромное, очень вам благодарна.
Что показывает КТ с контрастом
КТ головного мозга с контрастом проводится пациентам, перенесшим инсульт. Обследование рекомендуется проходить сразу после проявления первых признаков острого нарушения мозгового кровообращения при гемморагическом инсульте. Последствия ишемического инсульта оценивают через 4-5 часов. На КТ головы с контрастом более ясно и отчетливо чем на МРТ визуализируются опухоли и сосудистые патологии, в том числе аневризмы, мальформации, каверномы, гемангиомы.
КТ шеи с контрастом позволяет исследовать лимфоузлы, опухоли мягких тканей шеи и гортани.
На КТ органов грудной клетки с контрастом визуализируют грудную аорту. Обследование покажет тромбоэмболию легочной артерии (ТЭЛА) и опухоли легких. Для оценки дыхательного органа при туберкулезе и пневмонии достаточно сделать КТ без контраста.
КТ брюшной полости с контрастом рекомендована в преобладающем большинстве случаев. Помимо патологий внутренних органов (мочекаменной-, желчекаменной болезни, панкреатита, увеличенных лимфоузлов), диагностика покажет брюшную аорту и другие артерии живота, посттравматические нарушения и опухоли: печени, почек, поджелудочной железы, селезенки.
КТ малого таза с контрастом проводится с целью обследования лимфатических узлов, однако для исследования внутренних органов предпочтение отдается другим методам — УЗИ, МРТ и др.
КТ мягких тканей с контрастом показывает опухоли — врач-рентгенолог сможет оценить размер новообразования и уточнить его специфику, однако для правильной постановки диагноза следующее заключение должен дать врач-гистолог.
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Симптом булыжной мостовой
Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Фиброз легких
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. У некоторых пациентов организм таким образом реагирует на инфекционное воспаление или механическую травму. Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Как проводится КТ с контрастом
Пациент приходит на обследование в удобной одежде, снимает металлические украшения и съемные медицинские устройства, после чего ложится на кушетку. Рентгенолаборант устанавливает шприц-инжектор для введения контраста. Препарат начинает действовать, циркулируя по кровеносной системе, затем начинается сканирование, которое длится менее 1 минуты.
Стол томографа перемещается внутрь рамы (гентри), на которой установлены ряды чувствительных датчиков, регистрирующих ответ тканей и внутренних органов сканируемой зоны. Датчики вращаются по траектории спирали. В нашем центре процедура КТ с контрастом (МСКТ) проводится на современном мультиспиральном томографе Siemens Somatom go.Now со сниженной лучевой нагрузкой.
Всего за несколько секунд томограф делает множество посрезовых сканов. Изображения в высоком разрешении обрабатываются на компьютере — создается трехмерная модель-реконструкция внутренних органов и сосудов. Исследование записывается на DVD-диск.
Процедура КТ с контрастом длится 15-20 минут с учетом введения препарата.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
- КТ-0 —очаги воспаления и инфильтраты не выявлены, легкие «чистые»;
- КТ-1 —поражение легких до 25%;
- КТ-2 —поражение легких 25-50%;
- КТ-3 —поражение легких 50-75%;
- КТ-4 —поражение легких > 75%.
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Читайте также:


