Проведение компьютерной томографии необходимо пациентам с вич инфекцией и иммуносупрессией
ЖПС — жидкая питательная среда
КУМ-МБТ — кислотоустойчивые микобактерии
ЛЖВ — люди, живущие с ВИЧ
ЛМ — люминесцентная микроскопия
ЛУ-МБТ — устойчивость микобактерий туберкулеза
МБТ — микобактерии туберкулеза
МГМ — молекулярно-генетический метод
МЛУ— множественная устойчивость к лекарствам
МЛУ-ТБ — туберкулез c МЛУ
ПАСК — парааминосалициловая кислота
ППС — плотная питательная среда
ПТП — противотуберкулезные препараты
ТЛЧ — тест чувствительности к лекарствам
ШЛУ — широкая устойчивость к лекарствам
ШЛУ-ТБ — туберкулез с ШЛУ
Лечение больных МЛУ-ТБ более сложное, длительное (до 2 лет), дорогостоящее и менее эффективное, чем лечение пациентов с ТБ, чувствительным к лекарствам. Доля успешно пролеченных пациентов с ЛЧ-ТБ составляет 83% (мировая когорта 2014 г.), в то время как эффективность лечения больных МЛУ-ТБ составляет лишь 52% (мировая когорта 2013 г.), и только 28% для ТБ с широкой устойчивостью к лекарствам (ШЛУ-ТБ) [2]. Именно поэтому в настоящее время активно разрабатываются и внедряются в практику краткосрочные режимы химиотерапии [3—5]. В рекомендации ВОЗ 2016 г. вошли новый, более короткий режим лечения больных МЛУ-ТБ, а также новые методы выявления резистентности к препаратам второго ряда [6].
Результаты исследований о взаимосвязи ВИЧ-инфекции и наличии устойчивости к лекарствам у больных ТБ несколько противоречивы. По некоторым данным, МЛУ-ТБ встречается достоверно чаще у пациентов с ВИЧ-инфекцией [7—9]. Другие исследования не выявили достоверной связи между частотой развития МЛУ-ТБ и ВИЧ-инфекцией [10, 11]. Однако данные одного из последних метаанализов, посвященных этой проблеме, показали корреляцию между МЛУ-ТБ и ВИЧ-инфекцией — риск наличия МЛУ-ТБ у ВИЧ-инфицированных выше на 24% [12].
Существует несколько теорий, объясняющих взаимосвязь MЛУ-ТБ и ВИЧ-инфекции: теория наличия мальабсорбции у инфицированных ВИЧ пациентов [13, 14]; теория особенностей фармакокинетики противотуберкулезных препаратов (ПТП), в том числе в связи с межлекарственными взаимодействиями [15]; теория менее благополучного социального статуса больных ВИЧ-инфекцией, влияющего на полноту соблюдения схемы назначенного лечения [16]; теория о том, что у больных с коинфекцией (ВИЧ-и/ТБ) удельный вес штаммов микобактерий ТБ (МБТ), обладающих высокой жизнеспособностью, в 2 раза выше, чем у лиц без ВИЧ-инфекции, и МБТ в условиях бурного размножения за счет накопления мутаций может быстрее формировать устойчивость к лекарствам [17]. Представленные теории вряд ли можно отнести к ведущим, так как доказано, что пациенты с сочетанной инфекций в наибольшей степени отличаются от больных ТБ с негативным статусом по ВИЧ именно по частоте развития первичной, чем вторичной устойчивости МБТ к лекарствам (ЛУ-МБТ) [14, 16].
Вероятно, более значительным для взаимосвязи ВИЧ-инфекции и МЛУ-ТБ является то, что люди, живущие с ВИЧ (ЛЖВ), чаще попадают в окружение с высоким уровнем МЛУ-ТБ (стационары, места лишения свободы) и за счет иммунодефицита у них инфицирование происходит чаще и быстрее, чем у людей с ненарушенным иммунитетом. К тому же активация МБТ-инфекции ВИЧ-инфицированных происходит в ближайшее время в отличие от не инфицированных ВИЧ пациентов, у которых ТБ чаще обусловлен реактивацией латентной туберкулезной инфекции, приобретенной в период, когда МЛУ-ТБ не был распространен столь широко [18, 19].
В России проблема ЛУ-МБТ особенно актуальна. По данным ВОЗ, Россия относится к одной из стран с наибольшим бременем МЛУ-ТБ [2].
Доля пациентов с МЛУ-ТБ, несмотря на все предпринимаемые меры, продолжает неуклонно расти. По данным департамента мониторинга, анализа и стратегического развития здравоохранения ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России в 2014 г. среди всех пациентов, взятых на учет, 20,4% составили пациенты с МЛУ-ТБ, в 2015 г. — уже 23%. Среди всех пациентов, состоявших на учете, доля пациентов с МЛУ-ТБ составила 43,9 и 47,5% в 2014 и 2015 гг. соответственно [20].
Официальной статистики о распространенности МЛУ-ТБ среди ЛЖВ в России нет, так как такая когорта пациентов пока не выделяется. Имеются лишь данные по отдельным госпитальным и региональным исследованиям. Так, по данным А.М. Пантелеева [21], МЛУ-МБТ на фоне ВИЧ-инфекции регистрируется в 56,1% случаев среди всех наблюдавшихся в специализированном отделении туберкулеза у больных ВИЧ-инфекцией городской туберкулезной больницы № 2 Санкт-Петербурга и Санкт-Петербургском городском центре по профилактике и борьбе со СПИД и инфекционными заболеваниями пациентов. Согласно исследованиям И.В. Викторовой и соавт. [22] МЛУ среди ВИЧ-инфицированных с впервые установленным диагнозом ТБ за 2013 г. выявлена в 53,8% в Кемерове и в 56,5% в Новокузнецке.
В то же время доказано, что у больных ТБ на фоне ассоциированной с ВИЧ иммуносупрессии отсутствие данных о первичной ЛУ-МБТ повышает в 4,5 раза риск смерти в течение первых 3 мес от начала заболевания [21], что делает методы быстрого выявления устойчивости к лекарствам у подобных больных ключевым компонентом успешности лечения.
Основные эпидемиологические показатели по ТБ и ВИЧ-инфекции по Пермскому краю. По данным департамента мониторинга, анализа и стратегического развития здравоохранения ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России, основные эпидемиологические показатели Пермского края по ТБ в 2015 г. следующие: заболеваемость 84,6 на 100 тыс., пораженность 179,3 на 100 тыс. [20].
По данным Федерального научно-методического центра по профилактике и борьбе со СПИДом, основные эпидемиологические показатели Пермского края по ВИЧ-инфекции в 2015 г. следующие: заболеваемость 132,5 на 100 тыс., пораженность 879,4 на 100 тыс. населения. Таким образом, по основным показателям развития эпидемии ВИЧ-инфекции Пермский край превышает аналогичные среднероссийские показатели [23].
Цель исследования — в регионе с высокой пораженностью ВИЧ-инфекцией (Пермский край) изучить частоту обнаружения и спектр ЛУ-МБТ у впервые выявленных больных ТБ в зависимости от ВИЧ-статуса.
Результаты и обсуждение
Сравнительный анализ выявления МБТ у больных ТБ с различным статусом по ВИЧ. При анализе выявления МБТ классическими фенотипическими методами (ЛМ и посев на ППС) установлено, что у больных без ВИЧ-инфекции обнаружить КУМ-МБТ с помощью ЛМ удавалось достоверно чаще, чем у ЛЖВ, — у 116 (32,8%) и 43 (24,2% соответственно; р=0,032), а информативность культуральной диагностики оказалась сопоставимой в обеих группах — у 202 (57,1%) и 108 (60,7%; р>0,05).

Частота развития и спектр ЛУ-МБТ у больных ТБ в зависимости от статуса по ВИЧ. Тест определения ЛУ-МБТ (тест чувствительности к лекарствам — ТЛЧ) методом последовательных разведений на ППС Левенштейна—Йенсена получен у 108 больных ВИЧ-и/ТБ и 197 больных ТБ (у 100 и 97,5% от числа больных с положительным результатом посева). Чувствительность ко всем определяемым препаратам сохранена только у 23 (19,5%) больных ВИЧ-и/ТБ и у 85 (43,2%) больных ТБ (р=0,0001). В табл. 1, 2 Таблица 2. Частота выявления устойчивости МБТ к отдельным ПТП в зависимости от статуса ВИЧ пациентов по результатам ТЛЧ Примечание. ПАСК — парааминосалициловая кислота. представлены частота развития и спектр ЛУ-МБТ у больных ТБ в зависимости от статуса по ВИЧ.
Результаты анализа свидетельствуют, что устойчивость к рифампицину ассоциировалась с устойчивостью к изониазиду у всех больных с ТБ и у 97,2% больных ВИЧ-и/ТБ. Отмечен колоссально высокий уровень первичной МЛУ-МБТ в обеих группах, при этом число ВИЧ-инфицированных пациентов с МЛУ-ТБ оказался практически на 1/3 больше, чем среди лиц без ВИЧ-инфекции (60,2 и 41,6%; р<0,001). Практически в 2 раза чаще регистрировали ШЛУ-МБТ среди ЛЖВ, однако ввиду небольшого числа случаев в абсолютных числах достоверных различий не получено (7,63 и 4,06%; р>0,05).
При сравнительном анализе устойчивости МБТ к отдельным препаратам практически по каждому из них (исключая канамицин и ПАСК) выявлены достоверные различия по частоте выявления в сравниваемых группах. Особенно настораживает выявленный уровень устойчивости к офлоксацину как маркеру неблагоприятного исхода при лечении больных МЛУ-ТБ [24]. Устойчивость к фторхинолону выявлена у 22,9% больных ВИЧ-и/ТБ и у 12,2% больных ТБ (р<0,05).
Сравнительный анализ ЛУ-МБТ у больных с сочетанной инфекцией (ВИЧ-и/ТБ) при фенотипических методах тестирования и МГМ. Среди 178 больных с сочетанной инфекцией (ВИЧ-и/ТБ) МБТ выявлены методом ЛМ у 43, МГМ — у 127, посевом на ППС Левенштейна—Йенсена — у 108, посевом на ЖПС — у 104.
ЛУ-МБТ методом последовательных концентраций на ЖПС в автоматизированной системе учета роста микроорганизмов BACTEC MGIT 960 определена у 104 больных ВИЧ-и/ТБ. Среди тестируемых устойчивость к пиразинамиду отмечена у 38 (36,5%) больных ВИЧ-и/ТБ (на ППС тестирование не проводится). Одновременно устойчивость к рифампицину, изониазиду, офлоксацину, этамбутолу определена на ППС и ЖПС у 93 пациентов. Отмечено совпадение устойчивости к офлоксацину на ППС и ЖПС во всех случаях. Дискордантные результаты получены по рифампицину у 1, по этамбутолу у 2, по изониазиду у 3 больных.
Генетического материала оказалось достаточно для выявления мутаций, ответственных за устойчивость к ПТП, лишь у 72 (56,6%) из 127 пациентов с положительным результатом выявления ДНК МБТ. Одновременно ЛУ-МБТ к рифампицину и изониазиду тестирована фенотипическими (методом последовательных разведений на ППС Левенштейна—Йенсена) и МГМ у 61 больного.
Совпадение результатов определения устойчивости к изониазиду отмечено у 53 (86,8%) больных, в 8 случаях дискордантность результатов: в 3 — устойчивость к изониазиду, определяемая фенотипически, при сохраненной чувствительности МГМ, и в 5 — чувствительность к изониазиду, определяемая фенотипически при регистрации устойчивости МГМ.
Совпадение результатов определения устойчивость к рифампицину отмечено у 54 (88,5%) больных, в 7 случаях — дискордантность результатов: в 5 — устойчивость к рифампицину, определяемая фенотипически при сохраненной чувствительности МГМ, и в 2 —к рифампицину, определяемая фенотипически, при регистрации устойчивости МГМ.
Полученные данные согласуются с результатами большинства исследований, посвященных дискордантности результатов различных методов определения ЛУ-МБТ, которые показывают невысокую частоту расхождения результатов ТЛЧ по отношению к изониазиду и рифампицину. Однако, по данным литературы, чаще ложноотрицательные результаты ТЛЧ к рифампицину встречаются при использовании фенотипических методов, а к изониазиду — МГМ [25—28].
а) Терминология:
1. Аббревиатуры:
• Синдром приобретенного иммунного дефицита (СПИД)
• Вирус иммунодефицита человека (ВИЧ)
2. Определения:
• Внутрибрюшные оппортунистические инфекции и опухоли, возникающие на фоне ВИЧ-обусловленного иммунодефицита
б) Визуализация брюшной полости при ВИЧ/СПИД:
1. Общая характеристика:
• Локализация:
о Могут поражаться висцеральные органы, желудочно-кишечный тракт, мочевыделительная система, лимфатические узлы
• Размеры:
о Могут быть различными: от микроабсцесса (
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с внутривенным контрастным усилением
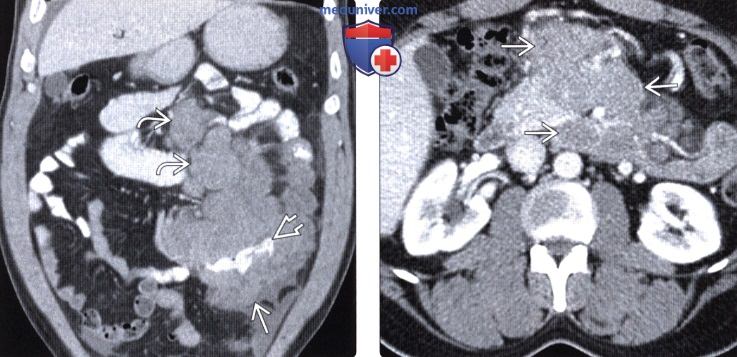
(Слева) На изображении в коро-нальной плоскости при КТ с контрастным усилением определяется диффузное опухолевидное утолщение стенки и расширение тонкого кишечника в левом нижнем квадранте, видно также контрастное вещество в просвете кишки. Чуть выше обратите внимание на выраженную лим фаденопатию. Эти изменения обусловлены подтвержденной биопсией СПИД-детерминированной неходжкинской лимфомой.
(Справа) На аксиальном срезе при КТ с контрастом определяется выраженная мезентериальная лимфаденопатия, обусловленная СПИД-детерминированной неходжкинской лимфомой.
3. КТ брюшной полости при ВИЧ/СПИД:
• Печень:
о В печени могут быть выявлены узловые образования и цирротические изменения, т. к. ВИЧ часто сопровождается хроническими вирусными гепатитами
о Маленькие гиподенсные диффузные очаги в паренхиме печени могут быть обусловлены микроабсцессами (часто при авиум-микобактериальной инфекции, туберкулезе, гистоплазмозе, поражении кандидами, пневмоцистами и др.)
о Могут наблюдаться диффузно-инфильтративные изменения печени, вызванные инфекциями, например авиум-туберкулезом
о Пневмоцисты (реже, чем при авиум-туберкулезе или цитомегаловирусной инфекции) могут приводить к появлению множественных диффузных кальцинатов
- Появление кальцинатов не означает снижение активности заболевания
о у 1/4 пациентов со СПИД-ассоциированной лимфомой печени выявляются гиподенсные узлы различного размера
• Билиарный тракт:
о Холангит, обусловленный оппортунистическими инфекциями:
- Экстра- и интрапеченочные билиарные стриктуры и сосочковый стеноз: желчные протоки могут выглядеть утолщенными и расширенными
- Внешний вид желчных протоков симулирует изменения при первичном склерозирующем холангите
о Акалькулезный холецистит в результате оппортунистических инфекций (цитомегаловирус, криптоспоридии):
- Утолщение и деформация желчного пузыря с наличием жидкости в окружающих тканях
• Селезенка:
о Спленомегалия выявляется у 3/4 пациентов со СПИДом, даже без наличия инфекции или опухоли
о Множественные мелкие гиподенсные очаги (микроабсцессы) обычно обусловлены диссеминированной инфекцией (например, грибками Candida, авиум-микобактериальной инфекцией, кокцидиоидомикозом, пневмоцистами и др.)
о Распространенные гиподенсные поражения могут возникать в результате инфильтративных инфекций, однако нельзя исключать и СПИД-ассоциированную лимфому
о Мелкие кальцинаты, похожие на таковые в печени, при пневмоцистной инфекции
• Желудок, тонкий и толстый кишечник:
о Утолщение стенки кишки, полнокровие слизистой и изменения жировой клетчатки вокруг кишечника всегда подозрительны в плане инфекций (включая оппортунистические)
- Язвообразование в кишечнике на фоне цитамегаловирусной инфекции может привести к перфорации (одна из наиболее частых причин экстренных оперативных вмешательств в брюшной полости у пациентов со СПИДом)
о Многие оппортунистические инфекции могут поражать любой отдел ЖКТ (криптоспоридии, ЦМВ, микобактериальная авиум-инфекция, туберкулез, микромпоридии, Clostridium difficile, амебиаз и др.):
- Предугадать вид возбудителя на основе только его локализации - очень сложная задача, однако некоторые возбудители имеют склонность к определенным отделам ЖКТ:
ЦМВ и туберкулез поражают преимущественно подвздошную кишку
Кандиды, микроспоридии - преимущественно начальные отделы тонкого кишечника
Инфекционные заболевания толстого кишечника чаще всего обусловлены ЦМВ, С. difficle, Campylobacter, амебной инфекцией, сальмонеллами и шигеллами
о Утолщение стенки пищевода говорит об эзофагите, чаще всего обусловленном кандидами, ЦМВ или вирусом простого герпеса
о Проктит у гомосексуалистов, связанный с сексуальной активностью, может быть вызван гонококками Нейссера, хламидиями или вирусом простого герпеса
о Местное утолщение стенки кишки, похожее на объемное образование, подозрительно на злокачественную опухоль (лимфома, саркома Капоши):
- Лимфома, связанная с инвагинацией
• Лимфатические узлы:
о Умеренно выраженная генерализованная лимфаденопатия (размер узла обычно менее 1,5 см) может быть реактивной и означать первую стадию ВИЧ-инфекции:
- Может сохраняться годами при отсутствии каких-либо симптомов (персистирующая генерализованная лимфаденопатия)
о Более выраженная лимфаденопатия (более 1,5 см) характерна для оппортунистических инфекций (авиум-микобактериальная инфекция, туберкулез) или СПИД-ассоциированной лимфомы/саркомы Капоши:
- Некроз мезентериальных лимфоузлов вследствие авиум-микобактериальной инфекции или туберкулеза
- Значительное увеличение лимфоузлов при саркоме Капоши о СПИД-ассоциированная лимфома может быть связана с дискретными очагами поражения в печени/селезенке или с фокальными объемными образованиями ЖКТ:
- ЖКТ, особенно толстая кишка, подвздошная кишка и желудок - наиболее частая экстранодальная локализация поражений при лимфоме (75%)
• Почки:
о Двухстороннее увеличение почек с утолщением уротелия может быть следствием ВИЧ-нефропатии
о Фокальные гиподенсные очаги поражения могут быть проявлением инфекции (туберкулез, авиум-микобактериоз, грибковые) или СПИД-ассоциированной лимфомы
о Кальцинаты могут обнаруживаться при пневмоцистной инфекции (сходные изменения в печени и в селезенке) или реже при МАИ/ЦМВ
• Поджелудочная железа:
о Оппортунистические инфекции могут стать причиной острого панкреатита и стриктур панкреатического протока (например, ЦМВ, Cryptococcus и др.)
(Слева) На аксиальном срезе при КТ с контрастом визуализируются множественные объемные образования в печени, в т. ч. с кровоизлияниями,, у пациента со СПИДом. Данные очаги обусловлены неходжкинской лимфомой. Не совсем типичной находкой в этом случае является легкая обструкция внутрипеченочных желчных протоков.
(Справа) При УЗИ в продольной плоскости выявлено большое гипоэхогенное объемное образование у пациента со СПИДом. При биопсии была подтверждена СПИД-ассоциированная В-клеточная неходжкинекая лимфома. (Слева) При УЗИ в продольной плоскости визуализируется правая почка обычных размеров с выраженной гиперэхогенностью у пациента с ВИЧ-нефропатией в анамнезе. В отличие от остальных хронических заболеваний, почки при ВИЧ-нефропатии часто имеют нормальные размеры или несколько увеличены.
(Справа) При УЗИ в поперечной плоскости выявлены множественные небольшие кальцинаты в селезенке у ВИЧ-инфицированного пациента. Это проявления первичной пневмоцистной инфекции.
4. УЗИ брюшной полости при ВИЧ/СПИД:
• Почки:
о ВИЧ-нефропатия: нормальные или увеличенные почки с повышенной эхогенностью (выше, чем эхогенность печени):
- Может обнаруживаться в сочетании с утолщением уротелия лоханки/интраренальной собирающей системы
- Неоднородность паренхимы и утрата кортикомедуллярной дифференцировки
о Гиперэхогенные очаги обызвествления без акустической «тени» позади очагов, обусловленные пневмоцистной инфекцией, микобактериальной авиум-инфекцией или ЦМВ
• Желчный пузырь:
о Утолщение стенки желчного пузыря может быть реактивным при гепатите или вторичным при остром акалькулезном холецистите, обусловленном оппортунистической флорой
о Утолщение стенки и расширение внепеченочных и/или внутрипеченочных желчных протоков обусловлено холангиопатией на фоне СПИД
• Печень:
о Оппортунистические инфекции проявляются небольшими гипоэхогенными узелками (микроабсцессы) с диффузным распределением в печени
о Пневмоцистная инфекция дает картину небольших гипоэхогенных узлов/мелких очагов с неизмененной эхогенностью
• Лимфатические узлы:
о Некроз лимфоузлов чаще всего возникает в результате авиум-микобактериальной инфекции или туберкулеза
в) Дифференциальная диагностика поражений брюшной полости при ВИЧ/СПИД:
1. Лимфома, не обусловленная ВИЧ/СПИД:
• Более выраженное поражение лимфоузлов, в отличие от СПИД, при котором преобладают экстранодальные поражения
• СПИД-обусловленная лимфома протекает агрессивно, имеет склонность к метастазированию, в то время как лимфома, не обусловленная СПИД, на ранних стадиях ограничивается поражением лимфоузлов
2. Билиарные гамартомы:
• Множественные мелкие кистозные поражения с диффузным распределением в печени
• Могут симулировать микроабсцессы печени, но у пациентов нет каких-либо симптомов инфекции
3. Саркоидоз:
• Может проявляться множественными мелкими гиподенсными поражениями в печени и селезенке (похожими на микроабсцессы)
• Характерна верхняя внутрибрюшная лимфаденопатия, которая ошибочно может быть принята за лимфаденопатию при ВИЧ
• Медиастинальная и воротная лимфаденопатия, характерное поражение легких и отсутствие симптоматики поможет в дифференциальной диагностике
г) Патология. Общая характеристика:
• Этиология:
о При инфицировании ВИЧ приводит к разрушению CD4(+) Т-лимфоцитов и иммунному дефициту о У ВИЧ-инфицированных пациентов повышается риск развития новообразований, особенно при одновременном инфицировании вирусом Эпштейна-Барр, герпеса или папилломавирусом:
- Частота СПИД-ассоциированных опухолей (неходжкинская лимфома, саркома Капоши) существенно снижается при ВААРТ
- Риск других опухолей, протекающих более агрессивно и появляющихся в нетипично молодом возрасте, намного выше у ВИЧ-инфицированных
- Неходжкинская лимфома:
СПИД-ассоциированное новообразование (обычно при CD4 ниже 100), объединяющее несколько типов лимфом, в т.ч. диффузную В-клеточную лимфому и лимфому Беркитта
Выраженная тенденция к экстранодальному распространению (особенно в ЖКТ), поражению нетипичных мест и появлению при прогрессировании основного заболевания
- Саркома Капоши:
Низкодифференцированная саркома мягких тканей сосудистой природы, ассоциированная с ВПГ-8
о Инфекционные осложнения чаще возникают у ВИЧ-инфицированных пациентов с CD4> 200, в то же время, риск значительно возрастает при снижении уровня CD4:
- Множество различных СПИД-детерминированных инфекций, включая распространенную авиум-микобактериальную инфекцию, туберкулез, пневмоцистную инфекцию, рецидивирующие бактериальные пневмонии, персистирующую криптоспоридиальную инфекцию, хроническую герпес-вирусную инфекцию (ВПГ):
Большая часть инфекций возникают при CD4
д) Клинические особенности:
1. Проявления поражений брюшной полости при ВИЧ/СПИД:
• Самые частые признаки/симптомы:
о Острая ВИЧ-инфекция может напоминать мононукпеоз, проявляясь лихорадкой, головными болями и болями во всем теле
о У пациентов с хронической ВИЧ-инфекцией нет клинической симптоматики на фоне эффективной ВААРТ:
- Кожные проявления и легкая общая симптоматика возможны даже без иммуносупрессии
о Пациенты с выраженным СПИДом на фоне ВИЧ и с иммуносупрессией могут иметь симптоматику, обусловленную оппортунистическими инфекционными агентами (диарея, кашель/одышка, боли в животе и др.):
- У некоторых пациентов может возникать синдром кахексии со значительной потерей веса и постоянной диареей
• Другие признаки/симптомы:
о Для пациентов с низким уровнем CD4 характерна панцитопения (анемия, тромбоцитопения, лимфопения)
о Генерализованная лимфаденопатия и спленомегалия могут быть даже при отсутствии активной инфекции
• Клинический профиль:
о Клинический профиль варьирует в зависимости от страны проживания:
- ВИЧ в развивающихся странах распространяется преимущественно при вагинальных половых контактах (другие пути-при введении наркотиков и перинатальный-распространены значительно меньше)
- ВИЧ в США передается преимущественно при внутривенном применении наркотиков и при гомосексуальных половых контактах
2. Демография:
• Возраст:
о Преимущественно взрослое население, однако возможен и перинатальный путь заражения
• Пол:
о По мировой статистике большинство случаев у гетеросексуальных пар, Ж>М
• Эпидемиология:
о Больше 35 млн инфицированных по всему миру
3. Течение и прогноз:
• Разнообразные оппортунистические инфекции и СПИД-обусловленные опухоли без ВААРТ с целью подавления ВИЧ
• СПИД определяется при CD4
4. Лечение поражений брюшной полости при ВИЧ/СПИД:
• Антиретровирусные препараты для поддержания иммунного статуса
• Антибиотики при бактериальных инфекциях и антивирусные препараты при ЦМВ-инфекции
е) Список использованной литературы:
1. Tonolini М et al: Mesenterial, omental, and peritoneal disorders in antiretroviral-treated HIV/AIDS patients: spectrum of cross-sectional imaging findings. Clin Imaging. 37(3):427-39, 2013
Материалы и методы
Проанализированы результаты бактериологического исследования мокроты от 178 больных ВИЧ-инфекцией и 354 без ВИЧ-инфекции с установленным диагнозом ТБ в период с 01.07.14 по 01.08.15 г. В исследовании представлена сплошная выборка больных с установленным диагнозом ТБ по решению Центральной врачебной контрольной комиссии за 12 мес, проходивших обследование в бактериологической лаборатории ГКУЗ ПК «Пермский краевой центр по профилактике и борьбе со СПИД и инфекционными заболеваниями». Лаборатория регулярно участвует в федеральной системе внешней оценки качества исследований — ФСВОК (Россия). Результаты референс-контроля проведения бактериологических исследований соответствуют предъявленным нормативам.
Диагностический алгоритм обследования всех больных включал двукратное исследование мокроты в целях выявления кислотоустойчивых МБТ (КУМ-МБТ) минимум двумя методами: с помощью люминесцентной микроскопии (ЛМ) и посева на плотную питательную среду (ППС) Левенштейна—Йенсена. У больных ВИЧ-и/ТБ бактериологическое исследование включало еще два метода: выявление ДНК МБТ c помощью полимеразной цепной реакции в реальном времени с использованием системы АмплиТуб-РВ («Синтол», Россия) и посев с использованием автоматизированной системы BACTEC MGIT 960 на жидкую питательную среду (ЖПС) Мидлбрук. Все исследования проводили из одного деконтаминированного осадка мокроты.
Обследование пациентов выполняли в рамках стандартного алгоритма обследования пациентов с подозрением на ТБ после подписания ими информированного согласия на обследование и лечение в данном учреждении. Анализ результатов проведен ретроспективно по данным медицинской документации.
При получении роста на ППС для определения ЛУ-МБТ использовали метод последовательных разведений на среде Левенштейна—Йенсена у всех больных вне зависимости от их статуса по ВИЧ. Пользовались следующими концентрациями противотуберкулезной терапии: изониазид — 1 мкг/мл, рифампицин — 40 мкг/мл, этамбутол — 2 мкг/мл, канамицин — 30 мкг/мл, офлоксацин — 2 мкг/мл, этионамид — 30 мкг/мл, парааминосалициловая кислота — 1 мкг/мл. Культуру считали чувствительной к указанным концентрациям, если в пробирке со средой, содержащей препарат, выросло менее 20 колоний при обильном росте в контроле. В группе больных с сочетанной инфекцией (ВИЧ-и/ТБ) ЛУ-МБТ также определяли методом последовательных концентраций на ЖПС в автоматизированной системе учета роста микроорганизмов BACTEC MGIT 960 (пользовали следующими концентрациями ПТП: изониазид — 0,1 мкг/мл, рифампицин — 1 мкг/мл, этамбутол — 5 мкг/мл, пиразинамид — 100 мкг/мл, офлоксацин — 2 мкг/мл) и молекулярно-генетическим методом (МГМ) с использованием системы АмплиТуб-МЛУ-РВ («Синтол», Россия), которая позволяет определить резистентность к рифампицину и изониазиду.

Данные о результатах обследования каждого пациента вносили в специально разработанную базу данных электронной таблицы Таблица 1. Характеристика ЛУ-МБТ у больных ТБ в зависимости от статуса по ВИЧ по результатам ТЛЧ Примечание. R — рифампицин; Н — изониазид; МЛУ— множественная устойчивость к лекарствам; ШЛУ — широкая устойчивость к лекарствам. Microsoft Excel 2003. Кроме информации об исследовании на МБТ из медицинской документации вносили все сведения о пациенте, которые можно получить при сборе анамнеза и обычном обследовании.
Статистический анализ осуществляли с помощью программы Statistica v.6, а также использовали вычислительные возможности электронной таблицы Excel. Для оценки различий значений в группах сравнения использовали для качественных показателей критерий χ 2 и для количественных — дисперсионный анализ. Различия считали достоверными при p
Диагностика связанных с ВИЧ/СПИД инфекций, опухолей головного мозга по КТ, МРТ
а) Определения:
• ВИЧ/СПИД-ассоциированные оппортунистические инфекции, новообразования
б) Визуализация:
1. Общие характеристики манифестации ВИЧ/СПИД:
• Лучший диагностический критерий:
о Первичная лимфома ЦНС (ПЛЦНС): накапливающие контраст очаги поражения, часто имеющие геморрагический/некроти-ческий характер и локализующиеся в структуре базальных ганглиев, перивентрикулярного БВ
о Саркома Капоши (СК): объемное образование мягких тканей, локализующееся в коже волосистой части головы, интенсивно накапливающее контраст
о Бактериальные абсцессы (БА): образования с кольцевым характером накопления контрастного вещества и ↑ интенсивности сигнала на ДВИ
о Аспергиллез (Ас): множественные образования с кольцевым характером контрастирования
о Нейросифилис (НС): кортикальные/субкортикальные инфаркты, гранулемы, лептоменингеальное контрастирование
о Доброкачественные лимфоэпителиальные ВИЧ-ассоциированные образования (ДЛО-ВИЧ): множественные кистозные объемные образования обоих околоушных слюнных желез
• Локализация:
о ПЛЦНС: 90% локализованы супратенториально; часто поражаются глубокие ядра серого вещества, перивентрикулярное белое вещество
о СК: лицо, кожа головы и шеи
о БА: обычно в супратенториальных отделах, лобной и теменной областях больших полушарий
о Ас: бассейны кровоснабжения СМА, перфорантных артерий кортикальной/субкортикальной областей, базальных ганглив/таламуса
о НС: кортикальная/субкортикальная локализация, в оболочках мозга
о ДЛО-ВИЧ: околоушные слюнные железы
• Морфология:
о ПЛЦНС: одиночное объемное образование или множественные поражения
о СК: объемное образование мягких тканей с инфильтративным характером роста
о БА: гладкое образование с кольцевым характером накопления контрастного вещества
о Ас: множественные образования, часто расположенные в области бассейна кровоснабжения СМА
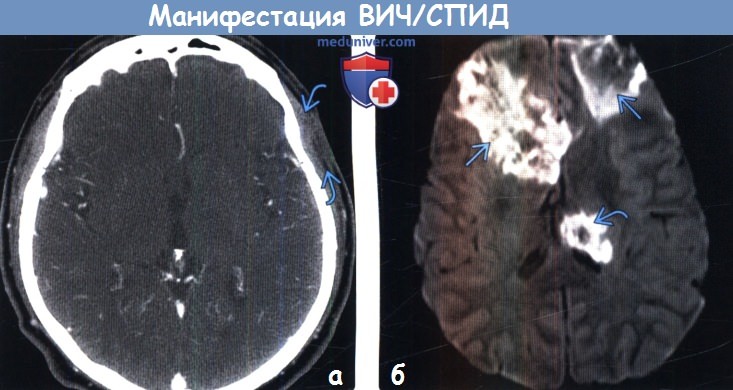
(а) КТ с контрастированием, аксиальный срез: у ВИЧ-положительного пациента с припухлостью кожи волосистой части головы определяется объемное образование мягких тканей с инфильтративным типом роста, вызывающее утолщение кожи волосистой части головы левой лобной области. При биопсии была обнаружена саркома Капоши. Саркома Капоши относится к группе СПИД-определяющих опухолей (СОО).
(б) МРТ, ДВИ, аксиальный срез: у ВИЧ-положительного пациента, поступившего в медицинское учреждение с изменениями чувствительности и судорожным синдромом в лобных долях и таламусе слева определяются крупные зоны ограничения диффузии.
2. КТ признаки манифестации ВИЧ/СПИД:
• Бесконтрастная КТ:
о ПЛЦНС: гиподенсная или гиперденсная зона, ± кровоизлияние, некроз
о СК: утолщение мягких тканей лица и волосистой части головы о БА: гиподенсное объемное образование с перифокальным отеком и масс-эффектом
о Ас: множественные кортикальные/субкортикальные образования низкой плотности; могут сочетаться с кровоизлиянием
о НС: образования изоинтенсивного по отношению к коре сигнала, имеющие периферическую локализацию
о ДЛО-ВИЧ: множественные двусторонние кистозные объемные образования, хорошо отграниченные от окружающих тканей, локализованные в структуре увеличенных околоушных слюнных желез
• КТ с контрастированием:
о ПЛЦНС: кольцевой характер накопления контрастного вещества у пациентов с ВИЧ
о СК: интенсивное накопление контраста объемным образованием в коже волосистой части головы
о БА: накопление контрастного вещества по типу тонкого кольца
о Ас: множественные образования с кольцевым характером контрастирования:
- Контрастное усиление может быть умеренным или интенсивным в зависимости от иммунного статуса
о НС: накапливающие контраст кортикальные очаги поражения ± утолщение твердой мозговой оболочки
о ДЛО-ВИЧ: кистозное образование с тонким ободком накопления контрастного вещества
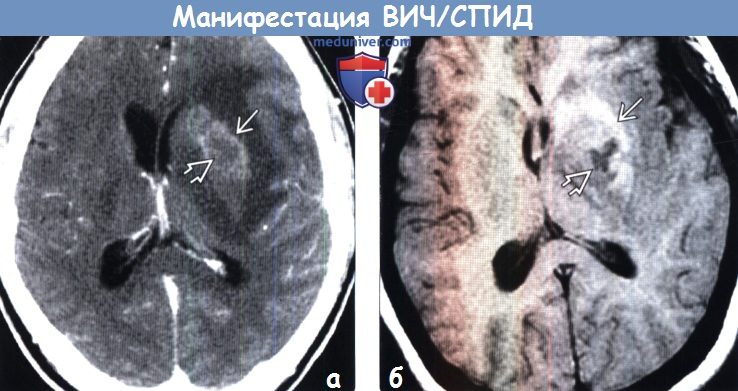
(а) КТ с контрастированием: у ВИЧ(+) пациента с одиночным объемным образованием, расположенным в области базальных ганглиев, вокруг зоны его центрального некроза определяется слабо заметное накопление контрастного вещества.
(б) МРТ, Т1-ВИ, аксиальный срез: у этого же пациента вокруг некротического ядра определяется повышение интенсивности сигнала вследствие подострого кровоизлияния. При лимфоме ЦНС редко наблюдаются кровоизлияния или некротические изменения, исключение составляют иммунокомпрометированные пациенты.
3. МРТ признаки манифестации ВИЧ/СПИД:
• Т1-ВИ:
о ПЛЦНС: изо-/гипоинтенсивный сигнал по отношению к коре головного мозга
о СК: локализованное утолщение волосистой части кожи головы, изоинтенсивное по отношению к мышечной ткани
о БА: на ранней стадии заболевания объемное образование, плохо отграниченное от окружающих тканей, имеет гипо-/изоин-тенсивный сигнал, на поздней стадии - гипоинтенсивные центральные отделы
о Ас: гипоинтенсивные объемные образования
- Кровоизлияние: ↑ интенсивности сигнала на Т1-ВИ
• Т2-ВИ:
о ПЛЦНС: изо-/гипоинтенсивный сигнал по отношению к коре, легкий перифокальный отек:
- Возможна неоднородность сигнала, что связано с кровоизлиянием и некрозом
о СК: объемное образование волосистой части кожи головы с сигналом, гипоинтенсивным по отношению к мышечным тканям о БА: капсула с характерным гипоинтенсивным на Т2-ВИ ободком
о Ас: неоднородный сигнал при наличии кровоизлияния о НС: гиперинтенсивные образования/инфаркты в кортикаль-ных/субкортикальных отделах
• ДВИ:
о ПЛЦНС: вариабельное ограничение диффузии
о БА: ↑ сигнала на ДВИ, низкий ИКД
о Ас: ограничение диффузии в стенке абсцесса
• Постконтрастное Т1-ВИ:
о ПЛЦНС: у пациентов с ВИЧ более часто наблюдается периферийный характер контрастирование образования с центральным некрозом, чем его гомогенный характер
о СК: интенсивное контрастирование объемного образования мягких тканей, локализованного в волосистой части кожи головы
о БА: на ранней стадии - фрагментарный характер контрастирования, на поздней - капсула в виде хорошо очерченной тонкой границы, накапливающей контрастное вещество
о Ас: множественные образования с кольцевым характером контрастирования
о НС: очаги поражения накапливают контрастное вещество; также наблюдается контрастирование вышележащих лептоменинкс/твердой мозговой оболочки
о ДЛО-ВИЧ: четко визуализируемые кистозные образования в околоушных слюнных железах с кольцевым характером накопления контраста
о Воспалительный синдром восстановления иммунитета (ВСВИ): образование(я) с атипичным характером контрастирования
• МР-спектроскопия
о ПЛЦНС: ↓ пика NAA, ↑ пика холина
о БА: в области центрального некроза могут наблюдаться пики ацетата, лактата, аланина, сукцината и аминокислот
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Наиболее чувствительным методом является МРТ
• Советы по протоколу исследования:
о ПЛЦНС: МРТ с контрастным усилением
- ПЭТ или ОФЭКТ с Tl-201 полезны для дифференциальной диагностики стоксоплазмозом
о БА: МРТ с контрастным усилением, ДВИ, МР-спектроскопия
5. Радионуклидная диагностика:
• ПЛЦНС: гиперметаболизм при ПЭТ с ФДГ/ОФЭКТ с TI-201
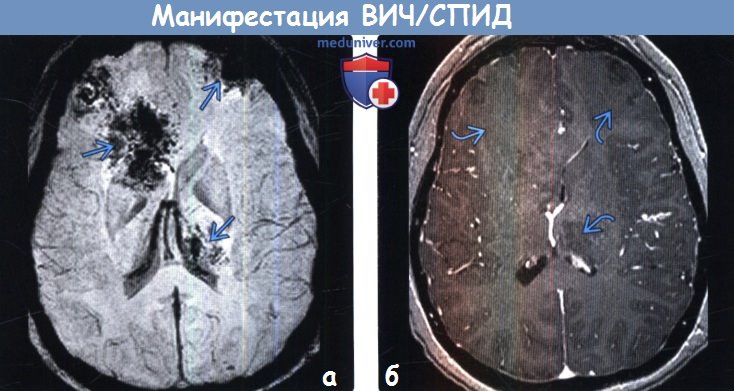
(а) MPT, SWI, аксиальный срез: у этого же пациента в выявленных на ДВИ зонах определяются участки кровоизлияния.
(б) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: у этого же пациента не наблюдается патологического контрастирования мозговой ткани лобных долей или левой части таламуса. При биопсии зоны поражения правой лобной доли был обнаружен инвазивный аспергиллез. Аспергиллезная инфекция вызывает инфекционную васкулопатию, которая приводит к острому инфаркту, кровоизлиянию и церебриту/абсцессу.
в) Дифференциальный диагноз манифестации ВИЧ/СПИД:
1. Токсоплазмоз:
• Контрастируемые участки поражения, симптом «эксцентриковой мишени»
• ПЭТ, ОФЭКТ могут быть полезны при дифференциальной диагностике с ПЛЦНС
2. Метастатическое поражение:
• Часто множественные образования, выраженный вазогенный отек, часто известна первичная опухоль
3. Туберкулез:
• Кольцевой/узловой характер контрастирования очагов поражения коры, на границе серого и белого вещества; в хронической стадии наблюдаются Са-Н-
г) Патология:
1. Общие характеристики манифестации ВИЧ/СПИД:
• Этиология:
о ПЛЦНС: обычно диффузная В-крупноклеточная неходжкинская лимфома:
- Связана с количеством CD4(+) < 100 клеток/мм 3
- У пациентов с подавленным иммунитетом важную роль играет ВЭБ
о СК: вызывается герпесвирусом ВГЧ-8:
- Относится к группе СПИД-определяющих опухолей (СОО)
о БА: наиболее частыми возбудителями заболевания являются Staphylococcus и Streptococcus
о Ас: род Aspergillus = плесневые грибы с септированными гиалиновыми гифами:
- Наиболее частым возбудителем является Aspergillus fumigatus
- Гематогенное распространение из очага в легком или прямое распространение через пазухи
- Инфекционная васкулопатия: острый инфаркт, кровоизлияние, инфекционный церебрит/абсцесс
о НС: заболевание, передающееся половым путем, вызываемое спирохетой Treponema pallidum
о ВСВИ: восстановление иммунитета (спустя несколько недель после начала ВААРТ) → гиперактивный иммунный ответ
- Наиболее частый этиологический фактор - вирус JC (ПМЛ-ВСВИ)
2. Макроскопические и хирургические особенности:
• ПЛЦНС: одиночные, множественные объемные образования в больших полушариях головного мозга, центральный некроз/кровоизлияние при ВИЧ
• БА: зависит от стадии; очаги некроза, ободок из воспалительных клеток, грануляционной ткани, перифокальный вазогенный отек
• Ас: геморрагические инсульты с различными воспалительными изменениями
• НС: сифилитические гуммы; некротические объемные образования из грануляционной ткани (аваскулярные), хорошо отграниченные от окружающих тканей
3. Микроскопия:
• ПЛЦНС: мелкоклеточный с нерасщепленными ядрами или крупноклеточный иммунобластический тип лимфомы:
о Высокое ядерно-цитоплазматическое отношение
о Ангиоцентрический рост: окружает и инфильтрирует сосуды и периваскулярные пространства
• СК: диффузное распространение виментина; опухоль «на ножке», изъязвленная форма или их сочетание
• БА: грануляционная ткань вокруг некротического ядра
• Ас: ветвящиеся под острым углом септированные гифы:
о Проникают в кровеносные сосуды, распространяются по ходу внутренней эластической мембраны
• НС: лептоменингит, мультифокальный артериит:
о Церебральные гуммы; инфильтрация мозговых оболочек и головного мозга лимфоцитами и плазматическими клетками
д) Клиническая картина:
1. Проявления манифестации ВИЧ/СПИД:
• Наиболее частые признаки/симптомы:
о ПЛЦНС: летаргия, спутанность сознания, головная боль, судорожные приступы, очаговый двигательный дефицит
о СК: обычно протекает бессимптомно; симптомы могут появляться при изъязвлении образования или появлении локального масс-эффекта
о БА: наиболее частым симптомом является головная боль:
- Судорожные приступы, очаговая неврологическая симптоматика
о Ас: судорожные приступы, изменения психического состояния, очаговая симптоматика
о НС: часто протекает бессимптомно:
- Головные боли, судорожные приступы, изменения личности, спутанность сознания
о ДЛО-ВИЧ: двусторонние объемные образования в области околоушных слюнных желез
• Клинический профиль:
о ПЛЦНС: CD4(+) < 100 клеток/мм 3
- СМЖ: плеоцитоз, ↑ содержания белков; моноклональные лимфоциты с признаками злокачественности при цитологическом исследовании
- ПЦР: амплифкация ДНК ВЭБ в СМЖ
о СК: низкое число CD4 (например, < 150-200 клеток/мм 3 )
о НС: СМЖ - ↑ числа лейкоцитов, положительный VDRL-тест и/или положительный анализ на антитела к Т. pallidum
2. Демография:
• Эпидемиология:
о ПЛЦНС: второе по частоте объемное образование после токсоплазмоза у пациентов со СПИД:
- 2-6% пациентов со СПИД
о СК: ↓ распространенности СПИД-ассоциированной СК, что, возможно, обусловлено применением ВААРТ
о БА: у пациентов со СПИД встречается относительно нечасто
о НС: встречается примерно у 1,5% популяции со СПИД
о ДЛО-ВИЧ: 5% ВИЧ(+) пациентов
о ВСВИ: 25-35% ВИЧ(+) пациентов, у которых начинается ВААРТ
3. Лечение:
• ПЛЦНС: для постановки окончательного диагноза необходима стереотаксическая биопсия головного мозга:
о ВААРТ в сочетании с лучевой терапией
• СК: основным методом лечения является лучевая терапия
• БА: хирургическое дренирование, антибактериальная терапия
• Ас: хирургическое лечение, антимикотическая терапия
• НС: пенициллин ± стероидные препараты
• ДПЛ-ВИЧ: при использовании ВААРТ наблюдается тенденция к полному или частичному излечению
е) Диагностическая памятка:
1. Обратите внимание:
• Рассмотрите возможность проведения МРТ с ДВИ, МР-спектроскопии, ПЭТ/ОФЭКТ для того, чтобы дифференцировать оппортунистические инфекции от злокачественных образований
2. Советы по интерпретации изображений:
• У пациентов с ВИЧ дифференциальная диагностика между ПЛЦНС и токсоплазмозом представляет достаточную трудность
о Могут быть полезны ПЭТ/ОФЭКТ
• Для подтверждения бактериальных абсцессов, аспергиллеза, нейросифилиса может потребоваться хирургическая биопсия
ж) Список литературы:
1. Bilgrami М et al: Neurologic diseases in HIV-infected patients. Handb Clin Neurol. 121:1321-44, 2014
2. Gobert A et al: [HIV-related malignancies: state of art ] Bull Cancer. 101(1 0:1020-9, 2014
3. Rios A: HIV-related hematological malignancies: a concise review. Clin Lymphoma Myeloma Leuk. 14 Suppl: S96-103, 2014
Скрининговое обследование больных ВИЧ-инфекцией в учреждениях ПМСП проводят 2 раза в год.
1. Абсолютным доказательством туберкулезной природы изменений в легких у ВИЧ-инфицированного пациента является
1) высокий лейкоцитоз, ускорение СОЭ;
2) наличие локальных влажных хрипов;
3) наличие очаговых теней на рентгенограмме;
4) обнаружение микобактерий в мазке мокроты;
5) рост микобактерий туберкулеза в посеве мокроты.+
2. Алгоритм выявления туберкулеза у больных ВИЧ-инфекцией включает
1) наблюдение фтизиатра;
2) постановка пробы Манту с 2ТЕ;
3) постановку Диаскинтеста;+
4) флюорографию 2 раза в год;+
5) флюорография 1 раз в год.
3. В воде микобактерии туберкулеза сохраняются до
1) 1 дня;
2) 12 месяцев;
3) 2 месяцев;
4) 30 дней;
5) 5 месяцев.+
4. В соответствии с МКБ-10 болезнь, вызываемая ВИЧ, имеет рубрики
1) А00-А09;
2) А15-А19;
3) В15-В19;
4) В20-В24;+
5) С15-С26.
5. ВИЧ относится к семейству
1) вирговирусов;
2) пиксовирусов;
3) реовирусов;
4) ретровирусов;+
5) филовирусов.
6. ВИЧ погибает при температуре
1) 10-20 С в течении 7 минут;
2) 40-50 С в течении 5 минут;
3) 50-60 С в течении 10 минут;
4) 7-10 С в течении 15 минут;
5) 70-80 С в течении 10 минут.+
7. Дезинфектанты, содержащие хлор, убивают микобактерий туберкулеза в течение
1) 1 часа;
2) 15 минут;
3) 2 часов;
4) 30 минут;
5) 5 часов.+
8. Диагностическую значимость для туберкулеза имеет кашель
1) длительностью более 2-3 недель;+
2) преимущественно в вечернее и ночное время;
3) с выделением мокроты более 1 стакана в сутки;
4) со зловонной гнойной мокротой;
5) со слизисто-гнойной мокротой без запаха.+
9. Дополнительные методы диагностики ВИЧ-ассоциированного туберкулеза включают консультации специалистов
1) гастроэнтеролога;
2) инфекциониста;+
3) невропатолога;
4) окулиста;+
5) фтизиатра.+
10. К дополнительным методам инструментального исследования ВИЧ-ассоциированного туберкулеза относят
1) УЗИ органов брюшной полости;
2) ЭКГ;
3) биопсия;+
4) торакоскопия;+
5) фибробронхоскопия.+
11. К дополнительным методам лабораторного исследования ВИЧ-ассоциированного туберкулеза относят
1) ОАК;
2) ОАМ;
3) биохимическое исследование крови;
4) мокрота на КУМ;
5) молекулярно-генетические методы выявления ДНК МБТ.+
12. К основным методам инструментального исследования ВИЧ-ассоциированного туберкулеза относят
1) УЗИ органов брюшной полости;+
2) ЭКГ;+
3) биопсия;
4) торакоскопия;
5) фибробронхоскопия.
13. К основным методам лабораторного исследования ВИЧ-ассоциированного туберкулеза относят
1) ОАК;+
2) ОАМ;+
3) биохимическое исследование крови;+
4) мокрота на КУМ;+
5) молекулярно-генетические методы выявления ДНК МБТ.
14. Кипящая вода вызывает гибель микобактерий туберкулеза во влажной мокроте через ___ минут
1) 100;
2) 15;
3) 30;
4) 5;+
5) 60.
15. Клиническими показаниями для обследования ВИЧ-инфицированного пациента на туберкулез являются
1) диарея, длящаяся более 1 месяца;
2) длительный отказ от антиретровирусной терапии;
3) затяжное течение ангины;
4) интоксикационный синдром 2 недели и более;+
5) кашель более 3 недель.+
16. Кратность исследования мокроты на КУМ у больного ВИЧ-инфекцией
1) двухкратно;
2) однократно;
3) пятикратно;
4) трехкратно.+
17. Методом микроскопии выявляется приблизительно _________ бациллярных больных, диагностированных культуральным методом
1) 10%;
2) до 40%;
3) от 10% до 30%;
4) от 25 до 65%.+
18. Наиболее высокоинформативный метод лучевой диагностики внутригрудной лимфаденопатии
1) УЗИ органов грудной клетки;
2) компьютерная томография;+
3) линейная томография;
4) обзорная рентгенография;
5) цифровая флюорография.
19. Обследование на вторичные заболевания при диагностике ВИЧ-ассоциированного туберкулеза относят
1) МАК-инфекцию;+
2) ЦМВ-инфекцию;+
3) гастрит;
4) лимфомы;+
5) саркому Капоши.+
20. Основные свойства возбудителя ВИЧ-инфекции
1) РНК-содержащий;+
2) изменчивость антигенной структуры;+
3) растет на культуре Т-лимфоцитов человека;+
4) способность вызывать пролиферативный рост инфицированных клеток;
5) устойчивость к факторам внешней среды и дезинфицирующим средствам.
21. Основными клиническими признаками коронавирусной инфекции являются
1) конъюнктивит, фарингит, увеличение миндалин и шейных лимфатических узлов;
2) ларингит, ринит, конъюнктивит, налеты на миндалинах;
3) лихорадка, головная боль, миалгия;
4) лихорадка, фарингит, диарея;
5) температура, слабость, потливость, потеря массы тела, кашель.+
22. Основными механизмами передачи являются
1) алиментарный;+
2) артифициальный;
3) аэрозольный;+
4) контактный;+
5) трансмиссивный.
23. Отрицательные иммунологические пробы при подозрении на туберкулез у больных ВИЧ-инфекцией с высоким уровнем вирусной нагрузки являются
1) основанием для смены диагноза;
2) показателем внелегочной локализации;
3) проявлением иммуносупрессии;+
4) свидетельством отсутствия БЦЖ в детстве;
5) хорошим прогностическим признаком.
24. Подтвердить туберкулезную этиологию перикардита возможно только по данным
1) магнитно-резонансной томографии;
2) пункции перикарда с последующим микробиологическим исследованием;+
3) серодиагностики;
4) туберкулинодиагностики;
5) ультразвуковой диагностики.
25. Показания для проведения мультиспиральной компьютерной томографии при
1) любых сомнениях в интерпретации изменений на обзорной рентгенограмме;+
2) наличии в анамнезе контакта с больным туберкулезом;
3) наличии лихорадки у пациента с лабораторными и/или клиническими признаками иммунодефицита и нормальной рентгенограмме;+
4) невозможности выполнить иные инвазивные методы исследования в связи с тяжестью состояния пациента;+
5) отсутствии достоверных признаков туберкулеза.+
26. При выявлении ВИЧ-инфекции туберкулез у взрослых наиболее часто локализуется в сегментах
1) 1, 2, 6;+
2) 3, 4, 5;
3) 3, 7, 8;
4) 4, 5, 9;
5) 8, 9, 10.
27. При дифференциальной диагностике туберкулеза от других легочных заболеваний необходимо в анамнезе учитывать
1) наличие аллергии;
2) нарушение функции внешнего дыхания;
3) острое начало с ознобами;
4) результаты пробы Манту 2 ТЕ в детстве;
5) туберкулезный контакт.+
28. При коинфекции ВИЧ/ТБ кашель
1) возникает в ночные часы;
2) нарастает при физической нагрузке;
3) нехарактерен;
4) с большим количеством светлой мокроты;
5) часто сухой, изнуряющий.+
29. При коинфекции ВИЧ/ТБ потеря веса
1) всегда достигает уровня кахексии;
2) зависит от объема поражения;+
3) соответствует выраженности иммунодефицита;+
4) сопровождается полной потерей аппетита;
5) является ранним признаком заболевания.
30. Проведение компьютерной томографии необходимо пациентам с ВИЧ-инфекцией и иммуносупрессией
1) всем без исключения в плановом порядке при уровне CD4 + лимфоцитов менее 100 клеток/мкл;
2) всем без исключения в плановом порядке при уровне CD4 + лимфоцитов менее 200 клеток/мкл;
3) лихорадящим при отсутствии изменений на обзорной рентгенограмме легких;+
4) при любых сомнениях в интерпретации изменений на обзорной рентгенограмме;+
5) при положительном тесте с аллергеном туберкулезным рекомбинантным.
31. Прямой солнечный свет убивает микобактерии туберкулеза в течение ____ часов
32. Рентгенологические признаки туберкулеза органов дыхания при CD4+ более 350 клеток в мкл
1) инфильтративные изменения чаще локализуются в средних и нижних отделах лёгких;
2) поражение лимфоузлов нехарактерно;+
3) преимущественно изменения локализуются в верхних задних сегментах;+
4) преобладает инфильтративная форма туберкулеза;+
5) частое вовлечение в патологический процесс лимфатической системы.
33. Рентгенологические признаки туберкулеза органов дыхания при CD4+менее 350 клеток в мкл
1) инфильтративные изменения чаще локализуются в средних и нижних отделах лёгких;+
2) поражение лимфоузлов нехарактерно;
3) преимущественно изменения локализуются в верхних задних сегментах;
4) преобладает инфильтративная форма туберкулеза;
5) частое вовлечение в патологический процесс лимфатической системы.+
34. Скрининг на наличие туберкулеза по четырем симптомам, рекомендованный ВОЗ, включает вопросы о наличии
1) кашля, лихорадки, одышки, кровохарканья;
2) кашля, лихорадки, потливости, потери массы тела;+
3) лихорадки, повышенной утомляемости, одышки;
4) лихорадки, снижении массы тела, снижении аппетита, ночной потливости.
35. Скрининговое обследование больных ВИЧ-инфекцией в учреждениях ПМСП проводят
1) 1 раз в 3 месяца;
2) 1 раз в месяц;
3) 2 раза в год;+
4) 4 раза в год.
36. Специфичность Диаскинтеста составляет
37. Технологии выявления туберкулеза у больных ВИЧ-инфекцией
1) индивидуальное обследование;+
2) многоцентровое исследование;
3) скрининговое обследование;+
4) статистическое исследование;
5) эпидемиологическое исследование.
38. Типичное течение туберкулеза с преобладанием форм туберкулеза органов дыхания и типичной гранулематозной реакцией при коинфекции ВИЧ/ТБ наблюдается при CD4+
1) 150 кл в мкл;
2) 200-100 кл в мкл;
3) более 350 кл в мкл;+
4) менее 100 кл в мкл;
5) менее 50 кл в мкл.
39. Туберкулез может развиваться на ____ стадии ВИЧ-инфекции
1) бессимптомной;
2) латентной;
3) любой;+
4) острой;
5) терминальной.
40. Факторами повышенного риска заболевания туберкулезом являются
1) географические;
2) политические;
3) социальные;+
4) эпидемиологические;+
5) этнические.
41. Часто атипичное течение с преобладанием диссеминированных процессов и внелегочных форм при коинфекции ВИЧ/ТБ наблюдается при CD4+
1) 150 кл в мкл;
2) 200-100 кл в мкл;+
3) более 350 кл в мкл;
4) менее 100 кл в мкл;
5) менее 50 кл в мкл.
Лечение инфекции вируса иммунодефицита человека
Для лечения ВИЧ-инфекции применяют:
• нуклеозидные ингибиторы обратной транскриптазы (например, зидовудин);
• ненуклеозидные ингибиторы обратной транскриптазы (например, невирапин);
• ингибиторы протеаз (например, индинавир). Основные три направления лечения:
• торможение вирусной репликации;
• предупреждение появления устойчивых форм;
• повышение иммунитета пациента.
Терапию начинают проводить пациентам с выраженными симптомами, при развитии заболеваний, вызванных условно-патогенной микрофлорой, а также при снижении количества клеток с CD4-рецепторами ниже 0,2x10 9 /л. При показателях выше 0,2x10 9 /л и ниже 0,35x10 9 /л необходимо тщательно продумать тактику лечения (с учётом риска развития побочных эффектов и состояния пациента).
Существуют разнообразные режимы лечения ВИЧ-инфекции. На начальном этапе обычно применяют:
• ненуклеозидный ингибитор обратной транскриптазы + два препарата из группы нуклеозидных ингибиторов обратной транскриптазы;
• ингибитор протеазы + нуклеозидный ингибитор обратной транскриптазы.
При заражении устойчивыми штаммами слудует соблюдать осторожность и применять нестандартные методы, основанные на индивидуальном подходе. В связи с тем что РНК-вирусы не имеют достаточно эффективных генетических механизмов коррекции, мутации, приводящие к образованию устойчивых штаммов, происходят достаточно быстро.
В начале лечения происходит повышение иммунитета, поэтому в связи с усилением иммунного ответа симптомы сопутствующих заболеваний могут усилиться.
Профилактика ВИЧ-инфекции. Для профилактики заражения необходимо избегать половых контактов с лицами, входящими в группу риска, и незащищённых половых связей (без использования барьерной контрацепции). Кроме того, необходимо тщательно исследовать донорскую кровь и уничтожать её образцы, подозрительные на ВИЧ-инфекцию.
Снижению риска заражения среди наркоманов способствуют программы медицинского просвещения и пропаганда использования одноразовых шприцев и игл. К сожалению, разнообразие антигенов вируса делает невозможным создание эффективной вакцины. При случайных проколах кожи медицинскими иглами необходимо проходить профилактический курс антиретровирусной терапии. Риск передачи инфекции от матери к плоду можно снизить с помощью проведения эффективной антиретровирусной терапии, правильно выполненного кесарева сечения и отказа от кормления грудью.
При отсутствии возможности проведения высокоактивной антиретровирусной терапии (в развивающихся странах) лечение проводят коротким курсом для снижения риска передачи инфекции.
У пациентов с ВИЧ-инфекцией развиваются тяжёлые кандидозы кожи и слизистых оболочек, сопровождающиеся изъязвлением слизистой оболочки ротовой полости и поражением пищевода, что приводит к дисфагии и существенной потере массы тела. Для лечения острой инфекции назначают приём внутрь флуконазола, но при длительной терапии часто развивается устойчивость возбудителей. Кроме того, очень серьёзной проблемой считают криптококковый менингит.
Инфекция Toxoplasma gondii у ВИЧ инфицированных. Инфекция персистирует в организме на протяжении длительного времени. Снижение иммунитета приводит к активации возбудителя и развитию различных патологических процессов (объёмные образования головного мозга, сопровождающиеся энцефалитом и др.).
При энцефалите отмечают высокую температуру, головные боли, судороги, неврологические расстройства. Возможно развитие комы. При компьютерной томографии обнаруживают множественные фокальные очаги кольцевидной формы. Исследуемый материал — биоптат мозга. Методы диагностики — культивирование возбудителя, полимеразная цепная реакция. Для лечения энцефалита применяют пириметамин + сульфадиазин. После выздоровления необходимо проведение курса поддерживающей терапии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекция вируса иммунодефицита человека (ВИЧ): диагностика, лечение, профилактика
Вирус иммунодефицита человека (ВИЧ) — сферический оболочечный РНК-ретровирус, образующий при помощи обратной транскриптазы ДНК-копию вирусной РНК. Последняя встраивается в ядро клетки хозяина и служит шаблоном для производства последующих вирусных РНК. Для репликации возбудителя необходимы три гена: gag, pol и env. ВИЧ определяют как лентивирус.
Патогенными для человека считают ВИЧ-1 (наиболее распространённый) и ВИЧ-2 (регистрируют в основном на территории Западной Африки), которому свойственна меньшая вирулентность.
Эпидемиология ВИЧ-инфекции. ВИЧ-инфекция распространена во всём мире. Передача вируса осуществляется парентеральным и половым путём. В группу риска входят пациенты, ведущие беспорядочную половую жизнь (особенно при наличии изъязвлений на слизистой оболочке половых органов). В развитых странах чаще всего жертвами ВИЧ становятся мужчины (гомосексуалисты и наркоманы).
Передачу вируса между гетеросексуальными партнёрами встречают реже. В развивающихся странах ВИЧ обычно распространяется при гетеросексуальных связях, переливании неисследованной заражённой крови и использовании инфицированного медицинского инструментария. Возможна передача инфекции от матери к плоду.
Патогенез инфекции вируса иммунодефицита человека. Сначала вирус поражает клетки, обладающие СD4-рецепторами (например, Т-лимфоциты, макрофаги). Затем следует репликация, приводящая к сокращению количества здоровых Т-лимфоцитов и снижению клеточного иммунитета. Различные штаммы вируса имеют разное сродство к клеткам с различными хемокиновыми рецепторами.
При снижении Т-клеточного иммунитета также уменьшается активность В-лимфоцитов. Кроме того, ВИЧ поражает нейроны, стимулирует выделение большого количества цитокинов, способствующих дальнейшему повреждению нервной системы. Большинство клинических признаков при ВИЧ-инфекции связано со вторичными инфекционными заболеваниями, возникающими вследствие снижения иммунитета (уменьшение СD4-клеток).
Клинические признаки инфекции вируса иммунодефицита человека. Через несколько недель после заражения возникает мононуклеозоподобный синдром, сопровождающийся появлением сыпи, лихорадки и лимфаденопатии. Затем следует латентный период, который может продолжаться 10—15 лет.
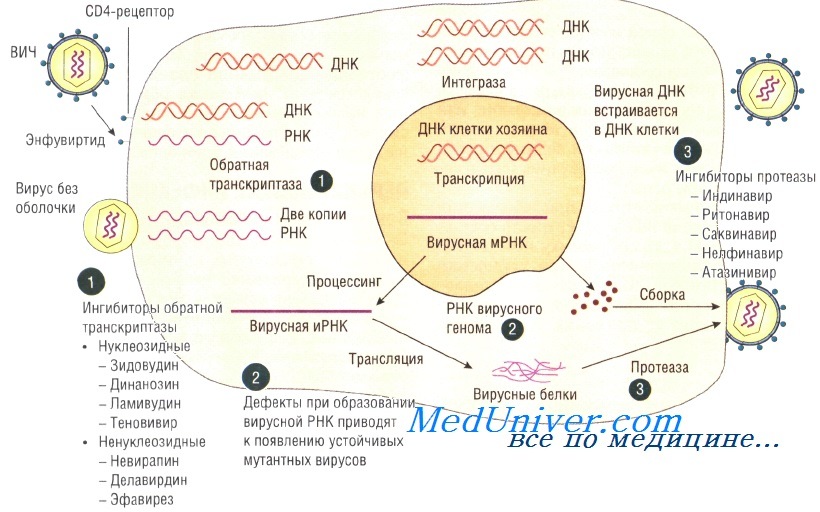
ВИЧ-инфекция
Диагностика инфекции вируса иммунодефицита человека. Диагноз ВИЧ-инфекции подтверждают двумя серологическими методами: ИФА и постановкой иммуноблоттинга (вестерн-блоттинга), направленных на определение специфических антител. РНК вируса определяют с помощью ПЦР.
При обследовании пациенты с подозрением на ВИЧ должны получать исчерпывающую консультацию врача. Поскольку сероконверсия может продолжаться в течение 3 мес, при первоначальном отрицательном результате необходимо провести повторный анализ.
Лечение необходимо сопровождать регулярным измерением вирусной нагрузки. Вирус может расти в лимфоцитах, но это не используют в диагностических целях.
Читайте также:


