Мерзну когда сижу за компьютером
Зябкость рук наблюдается у здоровых людей (при стрессах, гипотонии, в пожилом возрасте), при неврологических или сосудистых патологиях — синдроме Рейно, вибрационной болезни, компрессии нервов в запястном канале. Реже симптом развивается на фоне остеохондроза, гипотиреоза, аутоиммунных процессов. Для диагностики причин зябкости назначают ЭНМГ, рентгенологические исследования (рентгенографию кистей, КТ позвоночника, ангиографию), анализы на гормоны и аутоантитела. Для устранения симптома необходима коррекция образа жизни, применение медикаментозных и физиотерапевтических методик.
Что делать, если у вас холодные конечности
В первую очередь не паниковать. Все, что вам нужно сделать – просто записаться на прием к врачу и пройти диагностику. Доктор соберет анамнез, проведет осмотр.
В зависимости от состояния пациента и степени выраженности симптома холодных рук могут потребоваться дополнительные исследования:
- допплерография сосудов;
- УЗИ внутренних органов;
- электрокардиография, тредмил-тест или стресс-тест;
- эхокардиография;
- МРТ;
- клинические анализы крови, мочи; , невролога, других специалистов.
В клинике MedEx мы комплексно подходим к диагностике пациентов с симптомом холодных рук и ног. Наши врачи предложат индивидуальную тактику лечения. Курс инъекций, массажа, физиотерапии и других процедур можно пройти в нашем медицинском центре под контролем опытных специалистов.
Синдром запястного канала
Зябкость, онемение, парестезии, вызванные сдавливанием нервных волокон в зоне запястья, чаще развивается как профессиональное заболевание — у музыкантов, упаковщиков, людей, работающих за компьютером. Пальцы рук постоянно холодные, особенно после длинного рабочего дня, когда кисти пребывают в одном положении. При синдроме запястного канала беспокоят периодические боли, снижение чувствительности, трудности при сгибании-разгибании пальцев.
Какими бывают холодные конечности
Физиологически холодные . Снижение температуры происходит вследствие естественных причин. Когда человек долго находится в холодном помещении или на улице, у него начинают мерзнуть руки и ноги. Если согреться, конечности постепенно потеплеют.
Если у взрослого даже в жару руки и ноги остаются холодными, стоит рассматривать другие причины нарушения кровоснабжения:
- сидячий образ жизни, длительное нахождение в позе с поджатыми ногами;
- недавнее обморожение кистей и стоп, после которого еще не восстановилось нормальное кровообращение;
- голодание, недостаточное питание;
- прием некоторых лекарств, вызывающих сужение сосудов;
- нарушение привычного распорядка дня, например, недосыпание;
- курение и употребление алкоголя.
Все перечисленные выше случаи не требуют лечения. Человеку достаточно восстановить режим дня, придерживаться принципов правильного питания и больше двигаться.
Лечение
Гипотиреоз
Снижение функциональной активности щитовидной железы сопровождается нарушениями терморегуляции. Пациенты с гипотиреозом постоянно мерзнут, их кожа становится сухой и холодной на ощупь. Наиболее выражены симптомы в области кистей рук, которые не прикрыты одеждой и чаще сталкиваются с перепадами температур. Зябкость не уходит даже при массаже, растирании или согревании рук специальной грелкой.
Вегето-сосудистая дистония
У молодых людей зябкость кистей и стоп зачастую связана с нарушениями вегетативной иннервации. Больные с ВСД отмечают, что кожа дистальных отделов конечностей постоянно холодная на ощупь, плохо согревается в теплых помещениях. Сильная зябкость беспокоит человека на улице в осенне-зимний период — даже в плотных перчатках или варежках ощущается холод, парестезии и неприятное покалывание пальцев рук.
Консервативная терапия
Медикаментозные методы лечения подбирают с учетом основного заболевания. При сосудистых нарушениях и синдроме Рейно проводится терапия антагонистами кальция и антиагрегантами. Лекарства расширяют мелкие сосуды верхних конечностей, предотвращают ишемию и вазоспазм, поэтому эпизоды зябкости и онемения рук возникают намного реже. Чтобы усилить эффект, лечебную схему дополняют селективными блокаторами рецепторов серотонина.
Неврологические причины патологии требуют назначения противовоспалительных средств из категории НПВС и системных кортикостероидов. Для уменьшения дискомфорта рекомендованы седативные препараты, транквилизаторы. Чтобы улучшить нервную передачу и устранить зябкость, показаны инъекции витаминов группы В. Если симптомы вызваны гипотиреозом, подбирается заместительная гормональная терапия.
1. Синдром острого карпального канала с клинико-анатомической точки зрения персонифицированной медицины/ В. Н. Николенко, М. В. Оганесян, В. Ю. Конник, Е. А. Орлов// Хирургия. Журнал им. Н.И. Пирогова. — 2019.
2. Синдром Рейно в практике эндокринолога/ Т.С. Паневин, Р.Т. Алекперов, Г.А. Мельниченко// Ожирение и метаболизм. — 2019.
3. Донозологическая диагностика вибрационной болезни/ С.И. Курчевенко, Г.М. Бодиенкова// Клиническая лабораторная диагностика. — 2017.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зябкость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Зябкость – это неприятное ощущение холода, которое доставляет значительный дискомфорт в повседневной жизни. Те, кто ощущают зябкость, избегают сквозняков и открытых окон, постоянно кутаются в теплую одежду, несмотря на относительно высокую температуру на улице и в помещении. Большинство людей не придают этому значения, считая, что у них просто повышенная чувствительность к холоду.
Однако при тщательном обследовании нередко могут быть выявлены определенные патологические процессы в организме, симптомом которых является зябкость.
На зябкость часто жалуются пожилые люди, курильщики, гипотоники, больные сахарным диабетом, а также пациенты с нарушением обмена липидов (жиров), повышенной вязкостью крови и хроническими болезнями почек.
Разновидности зябкости
- Зябкость при сердечно-сосудистых заболеваниях.
- Зябкость при эндокринопатиях.
- Зябкость при неврологических нарушениях.
- Зябкость другой этиологии.
Здесь возможны различные механизмы патологического процесса, однако все они приводят к одному конечному результату – нарушается доставка артериальной крови, насыщенной кислородом и питательными веществами, к периферическим тканям. Среди заболеваний, приводящим к зябкости, на первое место выходит группа заболеваний артерий нижних конечностей. Для них характерно постепенное патологическое сужение артерий и хроническая ишемия (недостаточное кровоснабжение) тканей нижних конечностей.
Заболевания, одним из симптомов которых является зябкость.
- Атеросклероз артерий – самая распространенная причина развития заболеваний артерий нижних конечностей и других сосудов организма. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, повреждается сосудистая стенка, в ее эндотелиальном слое накапливается белково-холестериновый комплекс и формируются атеросклеротические бляшки. В дальнейшем происходит прорастание поврежденного сосуда соединительной тканью. Артерии становятся ригидными (жесткими). Возникают условия для нарушения местного кровотока, и появления ощущения зябкости.
- Заболевания, вызванные дегенеративными поражениями артериального русла, нередко становятся причиной появления аневризм сосудов. Аневризмы сосудов - это очаги аномального расширения вен и артерий. Они развиваются в результате ослабления стенок кровеносных сосудов и представляют собой их выбухание, в полости которого образуется тромб.
В дальнейшем присоединяется боль, появляются трофические язвы, в тяжелых случаях возможен разрыв аневризмы с развитием сильного кровотечения.
При высоком уровне глюкозы в крови происходит повреждение сосудистой стенки и нарушается работа внутриклеточных систем.
Хроническая сердечная недостаточность - распространенная причина ощущения зябкости, особенно в пожилом возрасте.
При хронической сердечной недостаточности нарушается насосная функция сердца и уменьшается сердечный выброс.
В результате снижается продвижение по сосудистому руслу артериальной крови и доставка кислорода и питательных веществ к тканям.
Гипотиреоз. При гипотиреозе происходит замедление основного обмена, задержка жидкости, увеличение объема жировой ткани, что ведет к недостаточности периферического кровотока, нарушению терморегуляции и питания тканей. Этими процессами объясняется постоянное чувство зябкости.
Климактерический период может сопровождаться ощущением зябкости, чередующимся с приливами жара на фоне снижения уровня эстрогенов.

Анемия. Железо играет важную роль в обеспечении тканей кислородом. При дефиците железа наступают сбои в терморегуляции, в результате человеку все время холодно.
Зябкость может быть симптомом неврологического заболевания или следствием черепно-мозговых трав, некоторых психических расстройств.
К каким врачам обращаться при зябкости
При регулярном ощущении зябкости необходимо обратиться за консультацией к терапевту . После осмотра врач назначит необходимый комплекс лабораторно-инструментальных обследований. Также может потребоваться консультация хирурга , эндокринолога , кардиолога , невролога , ревматолога.
Диагностика и обследования при зябкости
Для постановки диагноза заболевания, вызывающего ощущение зябкости, могут потребоваться следующие исследования:
-
гормональное исследование крови: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин, тестостерон, эстрадиол, адренокортикотропный гормон (АКТГ), тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ);
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH. Краткая характеристика определяемого вещества Фолликулостимулирующий гормон Гликопротеиновый гонадотропный гормон, синтезируемый базофильными клетками передней доли гипофиза. До насту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.

Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:
- озноб, связанный с повышенной температурой тела;
- озноб, возникающий при нормальной температуре тела;
- озноб, возникший при переохлаждении.
- постоянный озноб – длительностью более часа;
- кратковременный озноб – продолжительностью несколько минут.
- Однократный озноб – возникает при инфекционных заболеваниях с острым началом, таких как пневмония, ангина, грипп; при аллергических реакциях и некоторых других ответных реакциях организма, например, при переливании компонентов крови.
- Многократный озноб – чередование лихорадки с периодами нормальной температуры (характерно для малярии, возвратного сыпного тифа).
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.
Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.
Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
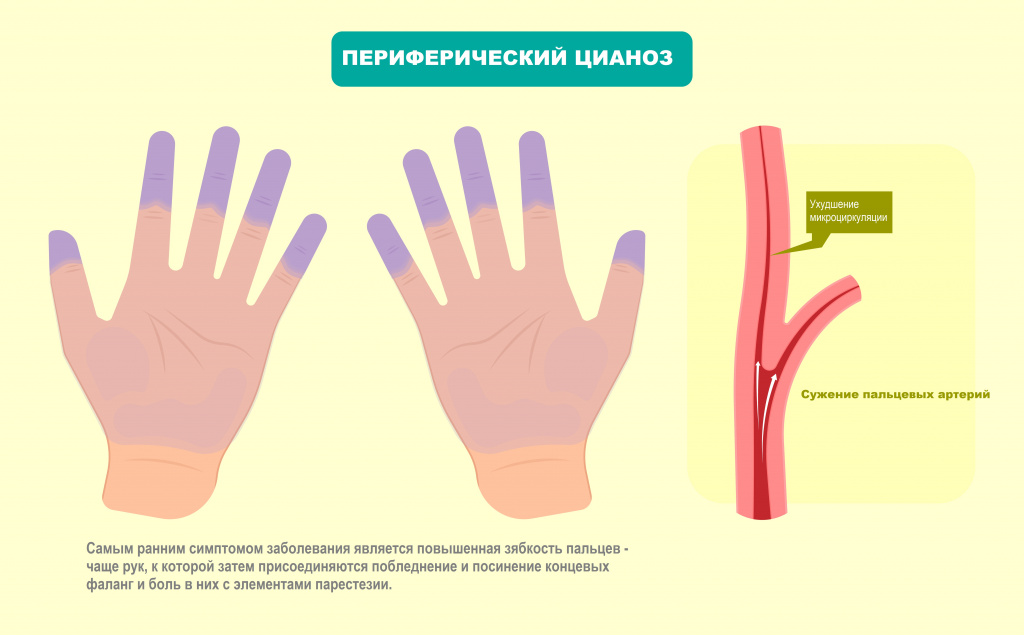
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.
На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
- Острые респираторные заболевания (грипп, ОРВИ, коронавирус).
- Острые инфекционные заболевания верхних и нижних дыхательных путей (синусит, ангина, перитонзиллярный абсцесс, крупозная пневмония).
- Бактериальный эндокардит.
- Инфекционные и воспалительные заболевания пищеварительной системы (бактериальный гастроэнтерит, ротавирусная инфекция, острый панкреатит).
- Инфекционные и воспалительные заболевания верхних и нижних мочевыводящих путей (цистит, уретрит, пиелонефрит, мочекаменная болезнь).
- Заболевания эндокринной системы (гипотиреоз, сахарный диабет).
- Гипертонический криз.
- Онкологические заболевания.
- Туберкулез.
- Малярия.
- Аллергическая реакция.
- Переохлаждение.
- Анемия.
- Стресс, тревожное расстройство, депрессивное расстройство.
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях, исключить анемию;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) - это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, - более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
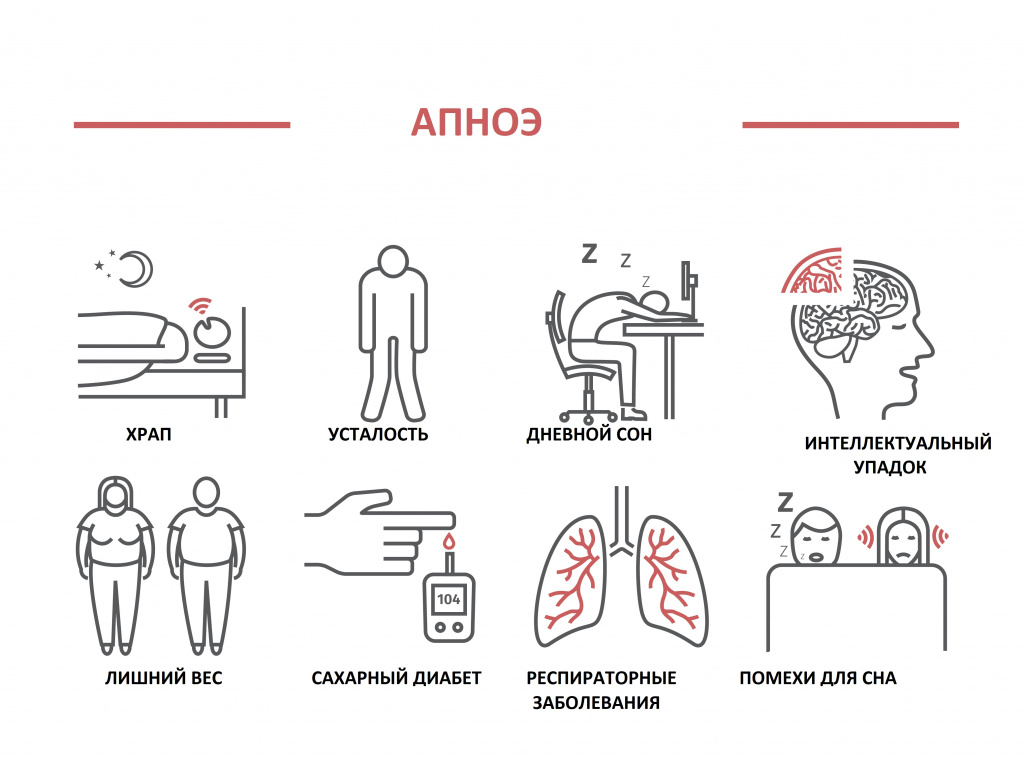
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор Ревматоидный фактор (РФ) – аутоантитела, реагирующие в качестве аутоантигена с Fc-фрагментом собственных и.
Холодные руки и ноги – это естественная реакция организма на переохлаждение, когда человек в мороз гуляет на улице в тонкой обуви и без перчаток. Снижение температуры конечностей также возможно при недостаточной двигательной активности. Когда мы долго сидим за компьютером или рабочим столом, нарушается кровообращение, в результате руки и ноги становятся холодными.
Если же человек мерзнет постоянно, у него всегда ледяные пальцы даже в теплом помещении, необходимо обратиться к врачу-терапевту . Холодные руки могут быть симптомом серьезного заболевания. Особенно опасно, если постоянный озноб сопровождается онемением, покалыванием в различных частях тела, снижением веса, тахикардией, головокружением.
Врачи клиники MedEx установят причину холодных рук и ног. Мы располагаем современным диагностическим оборудованием для тщательного обследования пациентов.
Обморожение
Даже после легкого повреждения кожи 1-2 степени длительное время сохраняется повышенная чувствительность рук к низким температурам. Зябкость с неприятным покалыванием появляется, когда человек моет руки в холодной воде, зимой выходит на улицу без перчаток. Даже в теплом помещении периодически ощущается дискомфорт, кисти остаются холодными. Под влиянием холода обычно возникают онемение и парестезии пальцев, после чего руки долго не отогреваются.
Причины холодных рук и ног
Постоянно холодные конечности – один из признаков сосудистых патологий. Причиной нарушения кровообращения могут быть следующие болезни:
- Сахарный диабет. Для патологии характерна хрупкость мелких и крупных сосудов, повышенный риск тромбообразования;
- Болезнь Рейно. Патология провоцирует сосудистые неврозы – спазм мелких артерий. Человек просто не может переносить мороз. Когда на улице холодно, кровообращение в конечностях снижается до критического уровня;
- Облитерирующий эндартериит. Просвет сосудов сужается, образуются тромбы, приток крови к рукам и ногам затрудняется;
- Вегетососудистая дистония (синдром ВСД). При таком диагнозе холодные пальцы рук и ног часто наблюдаются даже у молодых людей в возрасте 20-25 лет;
- Железодефицитная анемия. Снижается транспорт кислорода к тканям организма. В результате замедляются обменные процессы, меньше выделяется тепла;
- Венозный застой. Одно из наиболее опасных состояний. Руки постоянно холодные, ночью возникает боль, утром появляются отеки. Если не лечить венозный застой, проблема перерастет в тромбоз и воспаление;
- Отклонение артериального давления от нормы. Холодные кисти рук бывают и при повышенном, и при пониженном давлении. Оба состояния приводят к нарушению кровоснабжения конечностей.
Существуют и не сосудистые причины. Например, у пожилых людей после 50 лет почти всегда холодные руки. Это нормальное проявление, вызванное естественными процессами старения, гормональными перестройками, снижением иммунитета. Холодные руки у взрослых бывают при гипотиреозе, аллергических реакциях, сердечной недостаточности, поражении периферических нервов. При патологиях сердца мерзнущие конечности сопровождаются бледностью кожи. К спазмированию сосудов и охлаждению рук и ног также приводит заражение паразитами.
Физиологические факторы
Зябкость верхних конечностей часто отмечается у людей пожилого возраста, что связано с нарушением периферического кровообращения, спазмом мелких сосудов. Пациенты жалуются, что руки постоянно холодные, ухудшается чувствительность пальцев. Симптом иногда встречается у женщин с конституциональной гипотензией или при эмоциональном стрессе. При этом происходит сосудистый спазм, уменьшается приток крови к дистальным отделам конечностей.
Редкие причины
- Недостаток нутриентов: низкокалорийные диеты, авитаминоз, нарушения переваривания и всасывания пищи.
- Неврологические болезни: невропатия лучевого нерва, рассеянный склероз, острые нарушения мозгового кровообращения.
- Аутоиммунные процессы: склеродермия, системная красная волчанка, периартериит.
Вибрационная болезнь
Вибрационная болезнь развивается у работников, которые постоянно контактируют с механизмами ударного или вращательного характера. Зябкость рук проявляется в периоды отдыха или в ночное время, сочетается с парестезиями и тянущими болями. Сначала симптомы длятся 10-15 минут, но постепенно приступы удлиняются, появляются нарушения активных движений пальцами рук, снижается чувствительность.
Диагностика
Пациенты с жалобами на зябкость рук должны обследоваться у невролога, чтобы исключить наиболее распространенные причины неприятных ощущений. В случае необходимости врач дает направление к эндокринологу, сосудистому хирургу, ортопеду-травматологу. Сначала проводится стандартное неврологическое исследование для проверки чувствительности и двигательной активности кистей. С диагностической целью применяются следующие инструментальные и лабораторные методы:
- Рентгеновская диагностика. На снимках кистей обращают внимание на состояние костей запястья, наличие сужений запястного канала или других деформаций этой области. Для подтверждения остеохондроза как причины зябкости, назначаются рентгенография или компьютерная томография позвоночника.
- Электронейромиография. Электрофизиологическое исследование позволяет обнаружить место повреждения нерва, выяснить распространенность патологического процесса и степень тяжести. ЭНМГ информативна, когда необходимо отдифференцировать сосудистые и неврологические нарушения, выявить вибрационную болезнь на ранней стадии.
- Ангиография. Рентгенологическое исследование с контрастированием рекомендуется для визуализации сосудистого русла, выявления признаков синдрома Рейно. Врач обнаруживает отсутствие коллатерального кровообращения, обеднение капиллярной сети, извитость и периодические сужения мелких артерий.
- Лабораторные анализы. Для оценки функции щитовидной железы исследуют кровь на Т3, Т4 и ТТГ. При необходимости выполняют гистологическое исследование биоптатов органа. Для исключения аутоиммунных процессов проводят анализ крови на антинуклеарные антитела, ревматоидный фактор и другие специфические маркеры.

Остеохондроз
Если патология затрагивает грудные позвонки, нарушается иннервация верхних конечностей, что вызывает зябкость. Также человек испытывает интенсивную боль в спине, которая может отдавать в руку. Симптомы остеохондроза усиливаются при длительном пребывании в неудобной позе, монотонной работе, неловких поворотах и наклонах туловища.
Рекомендации эксперта
Врачи всего мира говорят пациентам, что игнорировать холодные руки в жару нельзя. При наличии патологии потеря времени может привести к необратимым последствиям. Для примера приведу синдром диабетической стопы. Это опасное состояние, при котором значительно снижается магистральный кровоток в артериях нижних конечностей. Холодные ноги становятся первым признаком. Затем в результате ухудшения трофики тканей образуются незаживающие язвы, развивается инфекция. Самый неблагоприятный прогноз – некроз конечности. Осложнения можно предотвратить, если вовремя начать лечение. Это ответ на вопрос о том, зачем бежать к врачу, когда у человека постоянно холодные конечности.
Джгаркава Теа Гочаевна
Терапевт-кардиолог
Стаж 5 лет

Синдром Рейно
В начале болезни пациенты страдают от редких приступов зябкости, наблюдаемых в момент стресса или действия низких температур. Кончики пальцев внезапно бледнеют, становятся молочно-белого цвета, чувствуется онемение, ползание мурашек по коже. Пароксизм кратковременный, после его окончания зябкость сменяется неприятным жжением, чувством жара и покраснением пальцев.
По мере прогрессирования синдрома Рейно приступы ишемии рук удлиняются до 1 часа. Они начинаются без видимых провоцирующих факторов, сопровождаются сильной зябкостью, болью, нарушением чувствительности кистей. В межприступный период пальцы практически постоянно холодные, больной испытывает дискомфорт в болезненность кистей при низкотемпературных воздействиях. Со временем возникают отеки, трофические язвы, деформации ногтевых пластин.

Причины зябкости рук
Помощь до постановки диагноза
Необходимо исключить алкоголь и курение, которые провоцируют спазм сосудов и похолодание конечностей. Питание должно быть разнообразным и сбалансированным, содержать достаточное количество витаминов. Стоит отказаться от ношения браслетов, часов и тугих манжет, которые ухудшают кровообращение в дистальной части рук. В холодный сезон нужно носить перчатки из натуральных материалов, в сильный мороз ограничить пребывание вне помещения.
Больным рекомендуют делать контрастные ванночки для рук, постепенно привыкая к высокой и низкой температуре. Улучшить кровообращение помогает самомассаж кистей. Если зябкость и сопутствующие ей симптомы обусловлены профессиональным заболеванием, необходимо сменить место работы. При наличии дискомфорта или боли в кистях, нарушениях чувствительности или ограничении движений следует обратиться к врачу.
Читайте также:


