Маммография что такое файл

Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
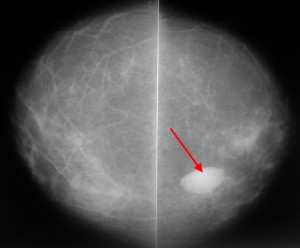
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
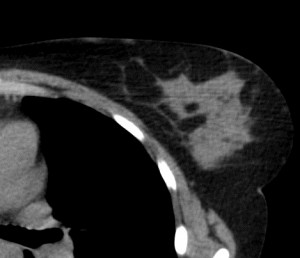
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
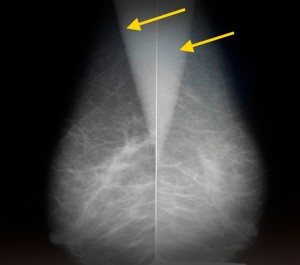
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Если выявлены какие-либо подозрительные изменения, которые врач не может считать стопроцентно доброкачественными, врач сделает заключение о категории Bi-RADS 3 , и порекомендует УЗИ, консультацию другого специалиста (маммолога, онколога, хирурга) либо повторную маммографию через 3-6 месяцев. Например, отличить простую кисту от фиброаденомы либо от раковой опухоли можно, но иногда это затруднительно. В этом случае результат маммографии считается сомнительным.
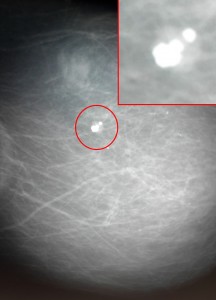
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
Если в заключении написано Bi-RADS 5 , это неблагоприятный результат – врач не сомневается в том, что выявленное им образование действительно злокачественная опухоль. После исследования необходимо решать вопрос о верификации опухоли и о способах лечения.
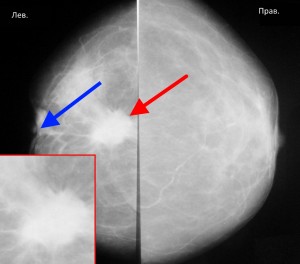
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Если в заключении написано Bi-RADS 0 , это означает, что данных недостаточно, чтобы определиться с заключением. Необходимо предоставить архив изображений либо выполнить исследование повторно.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог

Рак молочной железы — самый распространенный вид злокачественной опухоли в мире. Для профилактики этого заболевания существует процедура маммографии — она позволяет определить злокачественную опухоль на ранних стадиях развития. В этой статье специалисты клиники L7 рассказывают о том, как расшифровывают результаты маммографии по системе BI-RADS и что означают ее категории.
Прогноз: риск рака молочной железы при разных значениях BI-RADS
Основной процент профилактических маммограмм получает результат 1 или 2 по классификации BI-RADS. В остальных случаях шанс злокачественности:
- 2 процента — для 3 категории;
- 30 процентов — для 4 категории;
- 95 процентов — для 5 категории.
В маммологическом центре L7 ведут прием опытные маммологи-онкологи. Диагностика происходит на современном оборудовании, которое гарантирует 95% точность. Чтобы записаться на консультацию специалиста в клинике L7:

Маммография — это рентгеновская съемка груди, которая выявляет новообразования в полости молочной железы. В этой статье специалисты клиники L7 рассказывают, как делается маммография, и отвечают на распространенные вопросы.
Виды маммографии
Данная процедура является одним из самых информативных методов выявления изменений и патологий в молочных железах. На сегодняшний день выделяют несколько вариантов проведения такого вида исследования.
Рентген-диагностика. Традиционная методика с применением рентген-пленок. Считается устаревавшим способом обследования с высоким риском погрешностей. В современной медицине используется достаточно редко. К основным преимуществам можно отнести доступную цену и наличие многих специалистов.
Цифровая методика. Относится к более современному виду исследования, в котором влияние облучения имеет минимальную силу. Это основной способ скрининговых анализов.
МРТ. Способ обследования без применения рентгеновского облучения. Методика предоставляет информативные и высокоточные результаты. Но основными недостатками такой процедуры являются ее высокая стоимость и недостаточное количество квалифицированных специалистов.
Электроимпедансная томография. Один из самых прогрессивных методов клинических исследований. Он базируется на принципе разной проводимости тока между тканями в здоровом состоянии и тканями с онкологическими опухолями. Метод является абсолютно безопасным и максимально информативным, применяется в стационарных условиях. При этом, исследование дорогостоящее.
Обзорная рентгенография. В этом случае злокачественные патологии и опухоли выявляются с помощью рентгеновских лучей. Снимок проводится в двух проекциях с захватом в визуализации не только молочных желез, но и впадин подмышек и ключиц.
УЗИ-диагностика. Ультразвуковой прибор используется вместе с рентгеновской аппаратурой. Таким образом выполняется полное отображение клинического состояния молочных желез. Чаще всего метод исследования проводится для женщин в возрасте до 40 лет, а благодаря высокой безопасности обследования может назначаться беременным и кормящим мамам. Основными минусами можно назвать недостаток специалистов и высокую стоимость диагностики.
Диагностика оптическим способом. Проводится с применением лазерного излучения. Снимки выполняются в двух проекциях. Обследование помогает определить опухоли доброкачественного и злокачественного характера, назначается с 30 лет. Часто метод используется для наблюдения за динамикой роста опухоли. Исследование дорогостоящее.
Радиотермометрический метод. Базируется на резких температурных перепадах, которые фиксируются специальной аппаратурой. Если температурный режим повышается, то это говорит о том, что в железе протекает онкологический процесс, и есть раковые клетки. Меньшая температура свидетельствует о здоровых клетках и тканях. Таким образом происходит визуализация патологических очагов, определяется их структура и форма. Высокая стоимость является единственным недостатком исследования.
Какую лучше делать маммографию, решает лечащий врач, исходя из возраста пациентки, конкретной клинической картины заболеваний и стоимости процедур.
Какая методика лучше: маммография или УЗИ? Женщинам, которые не рожали, в возрасте до 40 лет чаще всего назначают исследование УЗИ. Но так как возрастные изменения сопровождаются частичной заменой ткани железы на жировую, то после 40 назначают уже маммографию. Кроме того, УЗИ-диагностика не всегда может определить начальную онкологическую стадию заболеваний, так как ультразвуковым аппаратом не фиксируются маленькие кальциты. Обнаружить такие скопления можно только маммографом.
Классификация BI-RAD
Классификация BI-RADS имеет 6 категорий. Они распределены по уровню опасности. Чем выше число тем больше шанс того, что у пациентки развивается рак молочной железы:
- 0 категория — требует повторного / дополнительного обследования;
- с 1 по 3 — изменений нет либо новообразования доброкачественные;
- с 4 по 6 — существуют признаки злокачественности патологии.
Категория BI-RADS 0 после маммографии означает недостаточность исследования. Врач не может сделать вывод, необходима дополнительная диагностика. Среди методов — МРТ (магнитно-резонансная томография), КТ (компьютерная томография, УЗИ (ультразвуковое исследование).
Ситуация возможна при травматизации груди, а также при наличии / повреждении имплантов молочных желез. Проходить маммографию с имплантами необходимо только на цифровых аппаратах — рентгенографическое оборудование не дает необходимой точности результата.
Категория BI-RADS 1 в маммографии означает, что патологии не обнаружены. У пациентки отсутствуют:
- очаговые новообразования;
- изменения структуры фиброзной и железистой ткани;
- соли кальция в протоках молочной железы.
Категория BI-RADS 2 означает, что признаки злокачественных новообразований не обнаружены, но присутствуют доброкачественные изменения. Они не требуют дополнительного обследования. К ним относят:
- простую или масляную кисту;
- кальцинированную фиброаденому;
- липоматоз;
- галактоцеле;
- гамартому смешанной полости;
- фибоаденолипому.
Категории BI-RADS 3 означает, что обнаружена доброкачественная патология. Вероятность этого — 98 процентов. При этом имеется 2% риск злокачественных изменений. К таким патологиям относят:
- вероятную фиброаденому;
- осложненную кисту — с признаками воспалительных процессов стенки, их неровностью, взвесью;
- скопление кист мелкого размера — до 5 мм.

Категории BI-RADS 4 при маммографии означает подозрение на злокачественность новообразований в молочной железе. Врач назначает биопсию — забор биоматериала и его морфологическое исследование. Это позволит подтвердить качественность заболевания.
BI-RADS 4 разделяют на уровни подозрения:
- а — низкий;
- b — средний;
- с — высокий.
5 категория в системе BI-RADS означает обнаруженную злокачественную опухоль. Шанс на подтверждение диагноза «рак молочной железы» — 95%.
Врач направляет пациентку на следующие исследования:
- УЗИ. Позволяет выявить дополнительные признаки малигнизации.
- Трепан-биопсию. Забор столбика биоматериала опухоли специальной полой иглой. При отрицательном результате морфологического исследования процедуру повторяют.
Категорию BI-RADS 6 устанавливают при 100% злокачественном процессе. Дополнительные обследования — биопсия и гистологическое исследование. Пациентки, проходящие лечение химиотерапией и с помощью хирургического вмешательства, при маммографии могут получить результат BI-RADS 6.
Особенности цифровой маммографии
В отличие от аналоговой маммографии, при цифровой применяется матрица. Она выводит изображение на компьютер после прохода лучей через молочные железы. Метод считают более современным и безопасным.
К плюсам цифровых маммографов относят:
- Высокую точность. Шанс обнаружения опухоли на ранней стадии — до 95%. Маммолог может изучать результат под разным углом, выбирать масштаб изображения.
- Возможность обнаружения солей калия в протоках молочных желез с диаметром менее 1 миллиметра.
- Сниженную дозу облучения. На 22% ниже, чем у аналоговых устройств.
- Возможность копирования снимка.
- высокая цена;
- сложность ремонта. Дорогие комплектующие и небольшое количество специалистов по ремонту;
- необходимость нескольких снимков. При большом объеме груди.
Особенности аналоговой маммографии
Полученный результат схож с обычным рентгеновским снимком или флюорограммой, которые применяют в травматологии или при исследовании легких.
Излучение при аналоговой маммографии генерирует специальная трубка — лучи проходят через молочные железы и формируют изображение. На проявленной пленке, патологии подсвечены бликами и белыми пятнами — это связано с плотностью тканей, через которые проходят лучи.

К плюсам аналоговых устройств диагностики относят следующее:
- Доступная цена. В сравнении с цифровыми.
- Недорогая стоимость обслуживания. Устройства не имеют цифрового детектора — дорогая деталь, которую имеют неаналоговые маммографы. Это удешевляет ремонт.
- Наличие специалистов-ремонтников. Обслуживание аналогового маммографа проще, есть большое количество квалифицированных специалистов в этой сфере.
- Единственный экземпляр снимка. Невозможность его копирования.
- Более низкая точность в сравнении с цифровыми приборами. Невозможность рассмотреть снимок с разных углов снижает возможность заметить рак на ранней стадии.
- Необходимо наличие помещения для проявки снимков.
- Наличие маммолога высокой квалификации. Учитывая перечисленные минусы, врач должен иметь большой опыт для грамотной трактовки снимков, расчета режимов. Это связано с тем, что при неудачном снимке процедуру нельзя повторять — маммографию делают не чаще 1 раза в 6 месяцев.
- сохранение снимков по стандарту DICOM — позволяет преобразовать изображение в цифровой формат;
- автоматическое определение плотных областей грудных желез и параметров экспозиции;
- элементы для цифрового стереотаксиса. Позволяет вычислить координаты для последующей биопсии.

Частые вопросы по процедуре
Среди пациентов распространены заблуждения, которые вызывают недоверие к процедуре маммографии. Специалисты клиники L7 отвечают на стандартные вопросы.
Нет. Маммография безопасна для организма. Уровень облучения при снимке — 0,4 мЗв, что меньше, чем при большинстве рентгенографических исследований, например, при:
- снимках конечностей в травматологии;
- флюорографии;
- рентгене брюшной полости.
Размер груди не влияет на процедуру. Врач, который проводит маммографию, устанавливает пластины в соответствии с объемом груди пациентки. При сжатии маленькой груди возможен дискомфорт.
При сжатии молочной железы в пластинах может возникнуть дискомфорт. О сильной боли необходимо сообщить врачу. Чтобы минимизировать неприятные ощущения:
- Откажитесь от кофеина за 1 неделю до процедуры. Он делает грудь более чувствительной.
- Проходите маммографию с 6 по 11 день менструального цикла. Дни указаны ориентировочно. Следует пройти исследование в период с окончания менструального кровотечения и до наступления овуляции — в эти дни молочные железы менее чувствительны.
- прием в двух медцентрах в городе Махачкале;
- современное оборудование — исследование на цифровом маммографе;
- полный лечебно-диагностический комплекс. Врачи клиники владеют всеми видами биопсии, также доступны более 1500 анализов от лаборатории Helix — при необходимости дополнительного обследования.
Расшифровка результатов
Специалист определяет результат по стандартизированной системе оценки Bi-RADS. Она имеет цифровые значения:
- 0 — необходимо дополнительное обследование. Невозможно дать достоверное заключение.
- 1 — патологии молочных желез отсутствуют.
- 2 — доброкачественные новообразования.
- 3 — высокая вероятность доброкачественности патологии. Требует повторной маммографии через полгода.
- 4 — есть вероятность злокачественной патологии. Необходима биопсия.
- 5 — обнаружены признаки злокачественного новообразования. Пациентку направляют на биопсию молочной железы.
- 6 — злокачественное новообразование.
Также маммолог указывает латинскую букву. Она отражает состояние структуры молочных желез — что преобладает в ней:
- А — жировая ткань;
- В — жировая ткань с участками фиброзно-железистой;
- С — равное количество жировой, фиброзной, железистой тканей;
- D — фиброзно-железистая ткань.

Как проходит процедура
Маммография молочных желез занимает не более 20 минут и не требует специальной подготовки. Перед исследованием врачи не рекомендуют пользоваться пудрой, антиперспирантами — они могут исказить снимки. Во время процедуры:
- пациентка снимает верхнюю одежду, украшения;
- молочную железу укладывают на специальную поверхность и придавливают пластиной. Это придает груди более плоскую форму — необходимо для точности исследования;
- маммограф выполняет снимок;
- проводят съемку в другой проекции, повторяют действия для второй молочной железы;
- изучив снимки, врач делает заключение.

Таблица сравнения
Доза облучения;В пределах 0,4-0,5 мЗв. Максимальная безопасная доза облучения за год — 5 мЗв;На 22% ниже, чем у аналоговых моделей Стоимость прибора и ремонта;Низкая. Для примера, аналоговые модели южнокорейской компании BEMENS — от 2 млн рублей;На 50% выше. Цифровые модели южнокорейской компании BEMENS — от 4-4,5 млн рублей Скорость исследования;От 30 минут;15 минут Точность исследования;Возможность пропустить рак на ранней стадии — от 10 до 30 процентов;до 95% Наличие в клиниках;Распространено в женских консультациях;В платных клиниках Работа с изображением;Только в моделях с функцией преобразования в цифровой формат;Во всех моделях
Другие статьи
Маммолог лечит заболевания и патологии молочных желез. Из-за широкого распространения рака груди профессия стала востребованной, а от доктора требуется высокий профессионализм. В этой статье специалисты маммологического центра L7 рассказывают, как проходит осмотр у маммолога и чем он занимается.
Мастопатия — распространенное заболевание молочных желез, которое обнаруживают у более чем 50% женщин. При патологии происходит развитие и рост доброкачественных новообразований. Почему необходимо диагностировать и лечить мастопатию, какие у нее симптомы — рассказывают специалисты маммологического центра L7 в Махачкале.
Киста молочной железы — распространенная патология доброкачественного характера у женщин. В этой статье специалисты маммологического центра L7 в Махачкале рассказывают, какие симптомы выдают кисту молочной железы и как лечить это заболевание.

Обследование молочных желез чаще всего проводится с помощью рентгена, который дает возможность максимально точно выявить ранние онкологические заболевания. Также на снимках рентгена хорошо видны и доброкачественные образования. Это дает возможность специалисту определить диагноз, и назначить лечение.
Как проводится маммография?
Пациентка снимет верхнюю одежду до пояса, а также украшения в виде подвесок или цепочек.
На область живота надевается специальный фартук из свинца, который защищает внутренние органы брюшной полости от облучения.
В рентген-аппарате грудь зажимается специальными пластинками, в то время, как делается снимок.
Маммография проводится для каждой груди отдельно, иногда в нескольких проекциях.
После окончания процедуры грудь освобождается, и женщина может одеваться.
Многие женщины боятся неприятных и болевых ощущений при исследовании, поэтому интересуются на какой срок грудь зажимается в аппарате? Аппарат воздействует не слишком сильно, и сжимает грудь всего на несколько секунд.
Как делается фото? С помощью аппарата-томографа компетентный специалист делает снимок, который является информативным изображением клинической картины молочных желез для врача.
Многих пациенток интересует вопрос, как делать маммографию, если маленькая грудь, и будет ли метод информативным в этом случае. Маммография считается максимально информативным методом, в независимости от размера груди. Иногда процедуру сложно осуществить, если молочная железа имеет небольшой размер. Но в большинстве случаев компетентный специалист устанавливает пациентку таким образом, что компрессия осуществляется точно и быстро. Как делают маммографию маленьких молочных желез? Процедура ничем не отличается от стандартной, иногда, у обладательниц маленькой груди могут возникать более сильные болезненные ощущения.
Как сдавать маммографию с длинными волосами? Волосы перед процедурой желательно собрать назад и или поднять их при выполнении снимка.
Методика проведения маммографии
Существует несколько методик маммографии, которые обеспечивают разный уровень точности результатов исследования. В России распространена:
- Аналоговая маммография. Происходит вывод изображения на пленку — как на рентгене конечностей в травматологии. На ней отображены более светлые и темные участки. К преимуществам этой устаревшей методики относят ее доступность. Недостаток — низкая точность (75-80%), невозможность редактировать и работать с полученным изображением. Маммологи не рекомендуют проходить этот вид маммографии.
- Цифровая маммография. Изображение появляется в цифровом формате — на компьютере. Это позволяет копировать результат, увеличивать участки молочной железы. Доза облучения на цифровых аппаратах снижена. Точность исследования — 95%.
Причины проведения
- Киста. Капсула из фиброзной ткани, которая заполнена жидкостью, доброкачественная патология.
- Фиброаденома. Вызвана быстрым ростом фиброзной и железистой ткани. Новообразование с четкими контурами, упругой консистенцией.
- Скопление микрокальцинатов. Сигнализирует о возможном развитии рака молочной железы.
- Мастопатия. Доброкачественная патология, которой подвержены более 50% женщин от 35 до 50 лет. Приводит к активному росту соединительной и фиброзной ткани, образует диффузные и узловые уплотнения.
- Злокачественная опухоль. Рак молочной железы и саркома.
Где можно пройти исследование, и как это сделать в поликлинике?
На сегодняшний день пройти маммографию можно как в частных клиниках, так и в государственных учреждения. Выбор места прохождения зависит от возможностей пациентки. Частные медицинские центры проводят процедуру на платной основе, но предоставляют качественное обслуживание и современную технику. При этом нужно знать, как работает медцентр, и заранее записаться на прием. В государственных клиниках сделать маммографию можно бесплатно.
Как пройти в поликлинике? Для осуществления процедуры в государственной поликлинике нужно получить направление на обследование у лечащего врача.

Маммографию применяют для своевременной диагностики рака молочных желез на ранней стадии. В этой статье специалисты Маммологического центра L7 в Махачкале рассказывают, чем отличается цифровая маммография от обычной «рентгеновской» и какую лучше выбрать.
Порядок проведения маммографии
Маммографию делают не чаще 1 раза в 6 месяцев. При профилактических осмотрах процедуру проводят:
- С 35 лет — нижний порог для исследования. В возрасте до 35 лет ткани молочной железы более плотные, поэтому маммография не обеспечивает точного результата. В период с 35 до 40 лет необходимо хотя бы 1 раз пройти процедуру.
- С 40 лет — один раз в два года. У женщин в возрасте от 40 до 55 лет повышен риск появления рака молочной железы.
- С 50 лет — один раз в год. Процедуру проводят до 60 лет. В дальнейшем частота исследования зависит от индивидуальных особенностей и рекомендаций маммолога.
Что означает BI-RADS
Система BI-RADS разработана коллегией радиологов США — она позволяет интерпретировать результаты маммографии и давать прогноз заболевания.
- стандартизировать исследования — устанавливает единую оценочную систему;
- установить план дальнейшего лечения — при необходимости;
- создать алгоритм действий — в зависимости от категории BI-RADS. Это позволяет оптимизировать медицинскую помощь и достичь ее эффективности.

Читайте также:


