Какие признаки стеатоза печени выявляются при компьютерной томографии
Рассмотрены факторы риска развития неалкогольной жировой болезни печени, первичная и фторичная формы заболевания, подходы к диагностике стеатоза и фиброза печени, общие принципы лечения пациентов, включая диетотерапию, воздействие на метаболический сндром
Factors of non-alcoholis fatty disease of liver development risk have been analyzed, as well as primary and secondary forms of disease, approaches to diagnostic of steatosis hepatis and fibrosis, general principles of treatment including diet therapy, metabolic syndrome effect, gastroprotectors application.
Неалкогольный стеатоз печени (неалкогольная жировая болезнь печени (НАЖБП), жировая дистрофия печени, жировая печень, жировая инфильтрация) — первичное заболевание печени или синдром, формируемый избыточным накоплением жиров (преимущественно триглицеридов) в печени. Если рассматривать эту нозологию с количественной точки зрения, то «жир» должен составлять не менее 5–10% веса печени, или более 5% гепатоцитов должны содержать липиды (гистологически) [1].
Если не вмешиваться в течение болезни, то в 12–14% НАЖБП трансформируется в стеатогепатит, в 5–10% случаев — в фиброз, в 0–5% фиброз переходит в цирроз печени; в 13% случаев стеатогепатит сразу трансформируется в цирроз печени [2].
Эти данные позволяют понять, почему эта проблема на сегодняшний день вызывает всеобщий интерес, если при этом будут ясны этиология и патогенез, то будет понятно, как наиболее эффективно лечить эту часто встречаемую патологию. Уже сейчас понятно, что у части больных это может оказаться болезнью, а у части — симптомом или синдромом.
Признанными факторами риска развития НАЖБП являются:
- ожирение;
- сахарный диабет 2-го типа;
- голодание (резкое снижение веса > 1,5 кг/неделю);
- парентеральное питание;
- наличие илеоцекального анастомоза;
- избыточный бактериальный рост в кишечнике;
- многие лекарственные препараты (кортикостероиды, антиаритмические препараты, противоопухолевые, нестероидные противовоспалительные препараты, синтетические эстрогены, некоторые антибиотики и многие другие) [3–5].
Перечисленные факторы риска НАЖБП показывают, что значительная часть их является компонентами метаболического синдрома (МС), который представляет собой комплекс взаимосвязанных факторов (гиперинсулинемия с инсулинорезистентностью — сахарный диабет 2-го типа (СД 2-го типа), висцеральное ожирение, атерогенная дислипидемия, артериальная гипертензия, микроальбуминурия, гиперкоагуляция, гиперурикемия, подагра, НАЖБП). МС составляет основу патогенеза многих сердечно-сосудистых заболеваний и указывает на тесную связь их с НАЖБП. Таким образом, круг заболеваний, который формирует НАЖБП, заметно расширяется и включает не только стеатогепатит, фиброз, цирроз печени, но и артериальную гипертонию, ишемическую болезнь сердца, инфаркт миокарда и сердечную недостаточность. По крайней мере, если прямые связи этих состояний требуют дальнейшего изучения доказательной базы, их взаимное влияние несомненно [6].
Эпидемиологически различают: первичную (метаболическую) и вторичную НАЖБП. К первичной форме относят большинство состояний, развивающихся при различных метаболических расстройствах (они перечислены выше). К вторичной форме НАЖБП относят состояния, которые формируются: алиментарными нарушениями (переедание, голодание, парентеральное питание, трофологическая недостаточность — квашиоркор); лекарственными воздействиями и взаимоотношениями, которые реализуются на уровне печеночного метаболизма; гепатотропными ядами; синдромом избыточного бактериального роста кишечника; заболеваниями тонкой кишки, сопровождаемыми синдромом нарушенного пищеварения; резекцией тонкой кишки, тонкотолстокишечным свищом, функциональной недостаточностью поджелудочной железы; болезнями печени, в т. ч. и генетически детерминированными, острой жировой болезнью беременных и др. [7–9].
Если врач (исследователь) располагает морфологическим материалом (биопсия печени), то морфологически различают три степени стеатоза:
- 1-я степень — жировая инфильтрация < 33% гепатоцитов в поле зрения;
- 2-я степень — жировая инфильтрация 33–66% гепатоцитов в поле зрения;
- 3-я степень — жировая инфильтрация > 66% гепатоцитов в поле зрения.
Приведя морфологическую классификацию, мы должны констатировать, что эти данные носят условный характер, так как процесс никогда не носит равномерно-диффузного характера, и в каждый конкретный момент мы рассматриваем ограниченный фрагмент ткани, и уверенности в том, что в другом биоптате мы получим то же самое, нет, и, наконец, 3-я степень жировой инфильтрации печени должна была бы сопровождаться функциональной печеночной недостаточностью (хотя бы по каким-либо компонентам: синтетическая функция, дезинтоксикационная функция, билиарная состоятельность и др.), что практически не свойственно НАЖБП.
В вышеизложенном материале показаны факторы и состояния метаболизма, которые могут участвовать в развитии НАЖБП, а в качестве современной модели патогенеза предложена теория «двух ударов»:
первый — развитие жировой дистрофии;
второй — стеатогепатит.
При ожирении, особенно висцеральном, увеличивается поступление в печень свободных жирных кислот (СЖК), при этом развивается стеатоз печени (первый удар). В условиях инсулинорезистентности увеличивается липолиз в жировой ткани, а избыток СЖК поступает в печень. В итоге количество жирных кислот в гепатоците резко возрастает, формируется жировая дистрофия гепатоцитов. Одновременно или последовательно развивается окислительный стресс — «второй удар» с формированием воспалительной реакции и развитием стеатогепатита. Это связано в значительной степени с тем, что функциональная способность митохондрий истощается, включается микросомальное окисление липидов в системе цитохрома, что приводит к образованию активных форм кислорода и повышению продукции провоспалительных цитокининов с формированием воспаления в печени, гибели гепатоцитов, обусловленной цитотоксическими эффектами TNF-альфа1 — одного из основных индукторов апоптоза [10, 11]. Последующие этапы развития патологии печени и их интенсивность (фиброз, цирроз) зависят от сохраняющихся факторов формирования стеатоза и отсутствия эффективной фармакотерапии.
Клиническая картина
Лучевая диагностика стеатоза печени
а) Терминология:
1. Синонимы:
• Жировой гепатоз, жировая инфильтрация печени
2. Определения:
• Накопление избыточного количества триглицеридов в гепатоцитах
б) Визуализация стеатоза печени:
1. Общая характеристика:
• Важнейшие диагностические признаки:
о Сохранение нормальной архитектоники печени
о Сосуды, проходящие через очаг жировой инфильтрации, не изменены
о Увеличение интенсивности сигнала от печени в Т1 противофазовом GRE
• Локализация:
о Очаговая, многоочаговая или диффузная
о Долевая, сегментарная или клиновидная:
- Обычно вдоль сосудов печени, связок и щелей связок
• Морфология:
о Географическая/клиновидная форма
о Множество округлых очагов может имитировать метастатическое поражение или первичный рак
• Различные характеристики при визуализации зависят от:
о Количества жира, накопленного печенью
о Распределения жира в печени: очаговое или диффузное
2. Ультрасонография при стеатозе печени:
• Серошкальное ультразвуковое исследование:
о Диффузная жировая инфильтрация:
- Повышение эхогенности печени, которая становится более эхогенной, чем почка
- Ослабление ультразвукового сигнала, вызванное стеатозом, приводит к плохой визуализации диафрагмы
- Границы печеночных вен размыты из-за повышенной рефракции и рассеивания ультразвука
- Ветви воротной вены перестают быть гиперэхогенными на фоне паренхимы
- Печень обычно увеличена, а ее форма изменена, из-за увеличения объема в результате инфильтрации
- Ультразвуковая оценка стеатоза носит субъективный характер и зависит оттого, кто выполняет исследование
о Очаговая жировая инфильтрация:
- Гиперэхогенные узлы/множественные сливающиеся гиперэхогенные очаги
- Отсутствует сдавливание сосудов, идущих через или около очага
- Клиновидное/долевое/сегментарное распределение
о Очаги, не подверженные жировой инфильтрации:
- Гипоэхогенные зоны на фоне повышенной эхогенности печени
- Прямой дренаж печеночной крови в системный кровоток:
Ложе желчного пузыря: дренируется пузырной веной
Четвертый сегмент, кпереди от бифуркации воротной вены (дренируется абберантной желудочной веной)
- Отсутствует сдавливание сосудов, проходящих через очаг
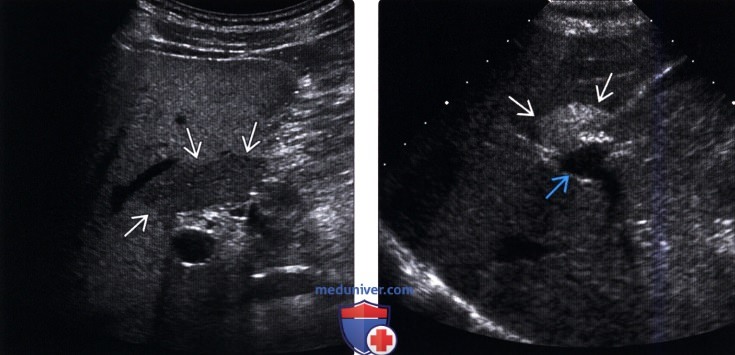
(Левый) Поперечный трансабдоминальный ультразвуковой срез у пациента со стеатозом печени. Отмечается географический тип снижения эхогенности, вызванный очаговым сохранением печени от жировой инфильтрации в заднем субкапсулярном фрагменте 4-ого сегмента печени, который дренируется правой аберрантной желудочной веной.
(Правый) Косой трансабдоминальный ультразвуковой срез. Очаг жировой инфильтрации, идущий от передних отделов печени к воротам, визуализируется как участок повышенной эхогенности в форме веера.
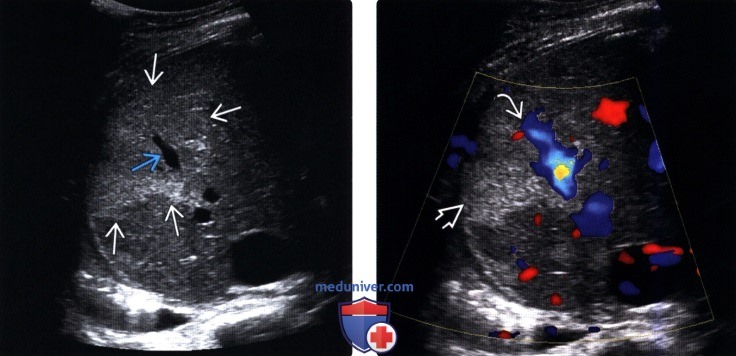
(Левый) Косой трансабдоминальный серошкальный ультразвуковой срез. Отмечается географический тип очаговой жировой инфильтрации клиновидной формы с повышением эхогенности, простирающимся до субкапсулярного участка правой доли печени. Обратите внимание на неизмененные сосуды, идущие через очаг жировой инфильтрации.
(Правый) Цветовая допплерография у этого же пациента. Визуализируется очаг жировой инфильтрации с неизмененной печеночной веной, идущей через него без смещения.
в) Дифференциальная диагностика стеатоза печени:
1. Стеатогепатит:
• Жировая инфильтрация печени при диабете, алкогольном гепатите, неалкогольном стеатогепатите (НАСТ)
• Жировой гепатоз + воспаление, фиброз и некроз
• Гладкая поверхность, снижение пластичности
• Печеночные вены выглядят изъеденными, сетчатыми, с размытыми контурами
• Фиброз и рубцевание
2. Стеатоцирроз:
• Плотная, твердая печень
• Гипертрофия левой, хвостатой долей/атрофия правой доли
• Неоднородная гиперэхогенная паренхима
• Сглаживание рисунка печеночных вен
3. Гемангиома:
• Как правило, гиперэхогенный узелок с четками границами
• Заднее акустическое усиление
4. Метастазы или лимфома:
• Гиперэхогенные метастазы могут имитировать очаговый стеатоз
• Сливающиеся или инфильтративные опухоли распространяются на сосуды и желчные протоки
• Диффузная лимфомная инфильтрация может быть неотличима от неизмененной печени или стеатоза
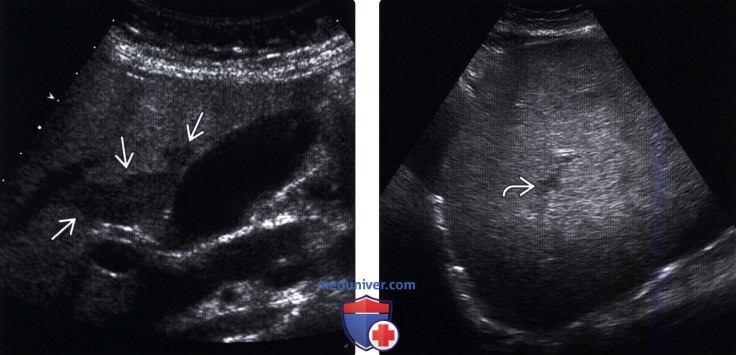
(Левый) Продольный трансабдоминальный ультразвуковой срез. Отмечается участок в ямке желчного пузыря, не подвергшийся жировой инфильтрации, он выглядит как географический участок снижения эхогенности. Типичная локализация очагов, не затронутых жировой инфильтрацией, - ткань печени, прилежащая к желчному пузырю.
(Правый) Косой трансабдоминальный ультразвуковой срез у пациента с острым алкогольным гепатитом. Отмечается умеренный (средней степени выраженности) стеатоз, который проявляется повышением эхогенности паренхимы печени, а также ухудшением визуализации стенок сосудов и их размытым видом.
г) Патология стеатоза печени:
1. Общая характеристика:
• Этиология:
о Метаболические нарушения:
- Трудно контролируемый ДМ, ожирение, гиперлидемия
- Тяжелый гепатит и белковая недостаточность
- Парентеральное переедание, мальабсорбция
- Беременность, травма, воспалительное заболевание кишечника
- Кистозный фиброз, синдром Рейе
о Гепатотоксины: алкоголь (>50%), тетрахлорид углевода (тетрахлорметан), фосфор
о Лекарственные препараты:
- Тетрациклин, амиодарон, кортикостероиды
- Салицилаты, тамоксифен, блокаторы кальциевых каналов
• Ассоциированные состояния:
о НАСГ:
- Группа неалкогольных заболеваний, приводящих к жировому гепатозу: выраженная связь с метаболическим синдромом
- Наблюдается у пациентов с гиперлипидемией и диабетом
- Может приводить к «криптогенному» циррозу
• Накопление жира в печени могут вызывать:
о Этанол: повышение синтеза жирных кислот в печени
о Тетрахлорметан/высокие дозы тетрациклина: снижение уровня окисления/утилизации жирных кислот в печени
о Истощение, стероиды и алкоголь:
- Повышенная мобилизация жирных кислот из жировой ткани
о Сегментарная жировая инфильтрация: в тех участках печени, где исчерпаны запасы гликогена:
- Снижение уровня питательных веществ и инсулина → снижение уровня гликогена
- Вызвана сдавливанием питающего сосуда, синдромом Бадда-Киари или опухолевым тромбозом
о Очаговый стеатоз или очаги, сохранные от стеатоза: вызваны различиями в путях венозного кровотока в печени
2. Стадирование, оценка и классификация стеатоза печени:
• Ультрасонографическая оценка диффузного стеатоза:
о Слабо выраженный: минимальное повышение эхогенности паренхимы и нормальный вид стенок внутрипеченочных сосудов
о Средней степени выраженности: дальнейшее повышение эхогенности паренхимы, приводящее к ухудшению визуализации стенок внутрипеченочных сосудов
о Выраженный: заметное увеличение эхогенности паренхимы печени делает невозможным визуализацию стенок внутрипеченочных сосудов
• Неалкогольная жировая болезнь печени (НАЖБП):
о Включает в себя неалкогольный жировой гепатоз (НАЖГ) и неалкогольный стеатогепатит (НАСГ)
о Может прогрессировать в цирроз и печеночноклеточный рак о факторы риска: ожирение, малоподвижный образ жизни, диета, диабет II типа, метаболический синдром
3. Макроскопические и хирургические особенности:
• Увеличение размеров печени, гладкая капсула, скругленный нижний край
• Мягкая, желтая, сальная поверхность среза
4. Микроскопия:
• Накопление триглицеридов в цитоплазме гепатоцитов
• Макровезикулярный тип жирового гепатоза (наиболее распространенный):
о Гепатоциты с крупными вакуолями в цитоплазме, заполненными жиром, смещают ядро к периферии
о Алкоголь и сахарный диабет
• Микровезикулярный тип:
о Жир накапливается в множестве мелких вакуолей
о Синдром Рейе
д) Клинические особенности стеатоза печени:
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Протекает бессимптомно, но часто обнаруживаются отклонения в функциональных пробах печени
о Гепатомегалия у страдающих ожирением или у пациентов с диабетом
о Алкоголики с острым повреждением: боли в верхнем правом квадранте живота, небольшая гепатомегалия
• Лабораторные данные:
о Асимптоматическое течение: функциональные пробы печени в норме или немного повышены
о Алкогольное повреждение и неалкогольный стеатогепатит (НАСГ): могут отмечаться существенные отклонения в функциональных пробах печени
• Диагностика: биопсия и гистологическое исследование:
о Позволяют дифференцировать простой стеатоз от неалкогольного стеатогепатита (НАСГ)
о Позволяет избежать ошибки
о МР эластография: новый неинвазивный метод для определения стадии фиброза и позволяющий дифференцировать простой стеатоз от неалкогольного стеатогепатита (НАСГ)
2. Демография:
• Эпидемиология:
о Наиболее распространенная причина хронической болезни печени в Западных странах
о Наблюдается у 50% пациентов с сахарный диабетом, у более 50% алкоголиков; у 80-90% пациентов, страдающих ожирением
о Наблюдается у 25% людей, не злоупотребляющих алкоголем
о Распространенность повышается, что связано с эпидемией ожирения и метаболического синдрома
3. Течение и прогноз:
• Алкоголики: постепенное освобождение печени от жировой инфильтрации через 4-8 недель адекватной диеты и воздержания от алкоголя
• Разрешается через две недели после прекращения переедания
• Стеатогепатит может приводить к острой/хронической печеночной недостаточности
• Стеатоз сопутствует вирусному гепатиту
4. Лечение стеатоза печени:
• Устранение влияния алкоголя или других повреждающих печень токсинов
• Коррекция метаболических нарушений
• Липотропные агенты (например, холин) при наличии показаний
е) Диагностическая памятка стеатоза печени:
1. Следует учесть:
• Исключите другие патологические состояния печени, которые могут имитировать очаговый или диффузный стеатоз
2. Основные диагностические критерии:
• Ключевым при всех методах визуализации является нормальный ход сосудов через участки жировой инфильтрации
Лучевая диагностика стеатоза и стеатогепатита
а) Терминология:
• Стеатоз - метаболическое осложнение, которое может быть обусловлено большим количеством токсических, ишемических, и инфекционных поражений печени
• Характеризуется накоплением избыточного количества триглицеридов внутри гепатоцитов
б) Визуализация стеатоза и стеатогепатита:
• Жировая инфильтрация печени может быть диффузной (более распространенный вариант) или ограниченной
о Участки жировой инфильтрации могут распространяться на долю, сегмент; могут также иметь клиновидную форму
о Располагаются по ходу печеночных сосудов, связок и борозд
о Неизмененные сосуды проходят «сквозь» участки жировой инфильтрации
• КТ без контрастного усиления: плотность печени ниже плотности селезенки
• УЗИ; повышение эхогенности, усиление затухания акустических волн
• Лучший диагностический критерий:
о Снижение интенсивности сигнала от печени на Т1 GRE в «противофазе»
• Неалкогольный стеатогепатит (НАСГ) проявляется аналогично стеатозу и алкогольному стеатогепатиту
(Слева) На срезе удаленной печени видна желтоватая, тусклая, «сальная» поверхность (изменения обусловлены стеатозом). Стеатопепатит может становиться причиной прогрессирующей и необратимой недостаточности печени.
(Справа) На аксиальной КТ без контрастного усиления у пациента, фотография печени которого представлена выше, определяется диффузное снижение плотности печени (по отношению к мышцам и селезенке). Обратите внимание на сохранную зону вокруг ямки желчного пузыря. Также определяются признаки цирроза печени: расширение фиссур и выбухание хвостатой доли. (Слева) На Т1 ВИ GRE МР томограмме (in-phase) у пациента, страдающего диффузным жировым гепатозом, не определяется видимых патологических изменений со стороны печени. Обратите внимание на мелкий узелок в правом надпочечнике.
(Справа) На Т1 ВИ МР томограмме (opposed-phase) у этого же пациента определяется избирательное выпадение сигнала от печени, что указывает на наличие избыточного количества жира в ее паренхиме, а также в аденоме надпочечника. Наиболее специфичным способом обнаружения жирового гепатоза является МРТ, в особенности GRE в «фазе» и «противофазе».
в) Дифференциальная диагностика:
• Лимфома или метастазы:
о Диффузное или многоочаговое поражение на фоне стеатоза или опухоли
• Гепатит:
о Вирусной или токсической природы
• Оппортунистические инфекции печени
г) Патология:
• Отсутствие патологических изменений или ограниченный стеатоз: чаще всего вследствие различных нарушений венозного кровотока в печени
д) Клинические особенности:
• Наиболее частая причина хронических заболеваний печени в странах Запада:
о Распространенность возрастает в связи с «эпидемией» ожирения и метаболических нарушений
• НАСГ становится лидирующей причиной цирроза печени и гепатоцеллюлярного рака в странах Запада

Алкогольный стеатоз печени (жировая дистрофия) - начальный этап структурных изменений печени вследствие хронической алкогольной интоксикации. Является одной из форм алкогольной болезни печени и выступать как ее начальной стадией, так и протекать параллельно с другими ее формами (стадиями). В последнем случае, диагноз ставится на основании преобладания морфологических признаков того или иного процесса, по наиболее тяжелому выявленному процессу (например, при выявлении очагов фиброза на фоне алкогольного стеатоза печени целесообразнее кодировка заболевания как "Алкогольный фиброз и склероз печени" - K70.2).
Алкогольная болезнь печени - патологические изменения в печени в результате приема алкоголя. Выраженность патологических изменений зависит от дозы и продолжительности употребления алкоголя. Для заболевания характерна обратимость на начальных стадиях и неэффективность терапии на фоне приема алкоголя (см. также "Алкогольная болезнь печени неуточненная" - K70.9).

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Факторы и группы риска
Факторы риска развития и прогрессирования алкогольной жировой дистрофии печени:
1. Прием от 40 грамм этанола в день (для женщин - более 20 г) на протяжении 10-12 лет.
2. Генетически обусловленные фенотипы ферментов, обеспечивающих высокую скорость метаболизма этанола и накопление ацетальдегида; генетический полиморфизм ферментов, участвующих в метаболизме этанола.
Алкогольдегидрогеназа (АДГ) кодируется пятью локусами четвертой хромосомы. При преобладании более активного изофермента (АДГ2) происходит усиленное образование токсичного ацетальдегида (наиболее характерно для монголоидной расы).
Ацетальдегиддегидрогеназа (АлДГ) кодируется четырьмя локусами на четырех различных хромосомах. Наличие аномального аллеля АлДГ2 × 2 также приводит к избыточному накоплению ацетальдегида.
3. Инфицирование гепатотропными вирусами.
4. Избыточная масса тела.
5. Неевропеоидная раса.
6. Дислипидемия Дислипидемия - нарушение обмена холестерина и других липидов (жиров), заключающееся в изменении их соотношения в крови
.
7. Диабет.
8. Метаболический синдром.
9. Женский пол.
Лабораторная диагностика
2. Повышение концентрации безуглеводистого трансферрина (десиализированного трансферрина, асиалотрансферрина, CDT) является специфичным (80-100%) и чувствительным (75-100%) тестом для больных, с потреблением алкоголя, превышающим 60 г в сутки.
Снижение общего трансферрина присутствует приблизительно у 28% лиц, злоупотребляющих алкоголем. Поэтому, для сужения диагноза на начальном этапе может быть выполнено исследование трансфериина, а не дорогостоящий жидкостно-хроматографический тест с мультиволновым детектором на определение CDT.
3. Амилаза крови и мочи может быть повышена только в период острой алкогольной интоксикации и свидетельствует только о факте приема алкоголя в период до 36 часов перед проведением анализа.
Признаки поражения печени:
1. Повышение уровеня аминотрансфераз более чем в 2 раза. Абсолютные значения АСТ и АЛТ при этом почти всегда меньше, чем 500 МЕ /л и соотношение АСТ/АЛТ >2. Повышение трансаминаз зачастую является единственным лабораторным признаком алкогольного стеатоза печени.
2. Возможно повышение уровня щелочной фосфатазы (около 20-40% пациентов) в диапазоне 200-300%.
3. Гипербилирубинемия (выявляется у 30-35% пациентов), связанная по-видимому с алкогольным гемолизом или сопутствующим холестазом.
Примечания
1. Синдром Циве - редкая клиническая форма жирового гепатоза при хроническом алкоголизме. При резко выраженной жировой дистрофии печени отмечаются:
- увеличением содержания липидов в сыворотке (гипертриглицеридемия, гиперхолестеринемия, гиперфосфолипидемия);
- гемолиз (развитие гемолиза при синдроме Циве связывают с повышением чувствительности эритроцитов к пероксидазам вследствие снижения уровня витамина Е сыворотки крови и эритроцитов);
- увеличение количества билирубина.
2. Изменения в определении натощак инсулина и уровня глюкозы должны насторожить врача относительно потенциального нарушения толерантности к глюкозе, которое нередко сопутствует стеатозу.
3. У большинства пациентов присутствует нерезкое снижение поглотительно-экскреторной функции печени по данным бромсульфалеиновой пробы (в настоящее время применяется редко).
Этиология и патогенез
Этиология
Риск развития алкогольной болезни печени возникает при употреблении более 40 г чистого этанола в день для мужчин и 20 г - для женщин. В 1 мл крепкого алкоголя содержится примерно 0,79 г этанола. Ранее необходимым условием для возникновения заболевания считалось длительное употребление алкоголя, однако в настоящее время отмечается, что алкогольный стеатоз печени происходит после приема умеренного или большого количества алкоголя, даже в течение короткого периода времени.
Вопрос о прямой корреляции между степенью поражения печени и количеством принимаемого алкоголя некоторыми авторами считается спорным: по некоторым исследованиям менее 50% лиц, употребляющих алкоголь в опасных дозах, имеют тяжелые формы повреждения печени (гепатит и цирроз). Видимо определенную роль играют также многие другие факторы (см. раздел "Факторы и группы риска").
Патоморфология
При внешнем осмотре печень большая, желтая с жирным блеском; гепатоциты нагружены жиром, признаков воспаления или фиброза не обнаруживается. Жировая дистрофия печени диагностируется, когда содержание жира в печени превышает 10% ее влажной массы, при этом более 50% печеночных клеток содержат жировые капли, размеры которых достигают величины ядра печеночной клетки или превышают его. Жировой дистрофии часто сопутствует умеренный сидероз звездчатых ретикулоэндотелиоцитов.
КТ, МРТ, УЗИ признаки стеатоза и стеатогепатита
а) Терминология:
1. Синонимы:
• Стеатоз печени, жировая трансформация печени
• Неалкогольный стеатогепатит (НАСГ)
2. Определения:
• Состояние, проявляющееся накоплением избыточного количества триглециридов в гепатоцитах
• Стеатоз является метаболическим осложнением большого количества токсических, ишемических, и инфекционных поражений печени
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Снижение интенсивности сигнала от печени на Т1 ВИ GRE в «противофазе»
• Локализация:
о Очаговое, многоочаговое или диффузное поражение
• Основные особенности:
о Жировая инфильтрация может быть диффузной (более распространенный вариант) либо ограниченной
о Часто стеатоз бывает долевым или сегментарным, или клиновидным:
- Чаще всего участки жировой инфильтрации располагаются по ходу сосудов печени, связок и борозд
о Реже единичные или множественные округлые участки стеатоза имитируют метастазы
о Жировая трансформация происходит в областях, где исчерпаны запасы гликогена
о Ключевой признак для всех методов лучевой диагностики:
- Наличие неизмененных сосудов, проходящих сквозь участок жировой инфильтрации
о Лучевые признаки жирового гепатоза вариабельны и зависят от:
- Количества жира в печени
- Распределения жира в печени
- Наличия сочетанных заболеваний печени:
Например, лимфаденопатии ворот печени и лимфедемы в случаях вирусного гепатита
В целом, лучевые признаки не позволяют определить этиологию стеатоза
Неалкогольный стеатогепатит (НСАГ) проявляется аналогично «простому» стеатозу и алкогольному стеатогепатиту
(Слева) На аксиальной сонограмме визуализируется гиперэхогенный очаг в левой доле печени около серповидной связки.
(Справа) На аксиальной КТ без контрастного усиления у этого же пациента визуализируется небольшой гиподенсый очаг в той же области - типичные УЗ-и КТ-признаки очагового стеатоза. (Слева) На аксиальной КТ с контрастным усилением определяется «географический» участок низкой плотности в переднем и медиальном сегментах печени. Также определяются другие очаги округлой и овоидной формы В в других сегментах печени. Кровеносные сосуды В, проходящие через участки жировой инфильтрации, не смещены.
(Справа) На фотографии микропрепарата биоптата печени видны изменения, характерные для неалкогольного стеатогепатита с явлениями перивенулярного/перицеллюлярного фиброза. (Слева) На аксиальной КТ с контрастным усилением у пациента с периваскулярным мультифокальным стеатозом печени визуализируются многочисленные гиподенсные «образования», разбросанные в печени, которые можно ошибочно принять за метастазы. Обратите внимание, что очаги окружают кровеносные сосуды, но не вызывают их обструкцию, и располагаются возле борозд печени.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента визуализируются другие очаги стеатоза, которые окружают, но не смещают и не деформируют кровеносные сосуды, в просвете которых находится контраст.
3. MPT признаки стеатоза и стеатогепатита:
• Т1 ВИ последовательность градиентного эха в «фазе» (химический сдвиг):
о Увеличение интенсивности сигнала от печени в случаях жирового гепатоза (по сравнению с селезенкой)
о На аппаратах 1,5 Тесла (Т) время эха составляет около 4,6 мсек (in-phase) и 2,3 мсек (opposed-phase)
о На аппаратах 3 Тесла может использоваться более короткое время эха:
- Лучше возможности для выявления и количественной оценки стеатоза по сравнению с аппаратами с индукцией 1,5 Тесла
• Т1 ВИ GRE out-of-phase:
о Снижение интенсивности сигнала в очагах стеатоза
о Сигнал теряется от тех вокселей, которые отражают и жир, и воду
• Т1 GRE out-of-phase (с контрастным усилением):
о Парадоксальное снижение интенсивности сигнала от печени
• Инверсия-восстановление с коротким Т1 (STIR):
о Участки жирового гепатоза становятся гипоинтенсивными
• МР-спектроскопия (МРС):
о При жировом гепатозе наблюдается пик липидов
о Метод может использоваться для количественной оценки жировой инфильтрации печени
• Мульти-эхо GRE МРТ:
о Развивающийся метод, используемый для достоверной количественной оценки жирового содержимого в печени
4. УЗИ признаки стеатоза и стеатогепатита:
• Серошкальное УЗИ:
о Диффузная жировая инфильтрация печени:
- Диффузное увеличение эхогенности печени
- Повышенное ослабление ультразвука
- В норме эхогенность печени слегка превышает эхогенность почек или селезенки
- При стеатозе визуализация диафрагмы и внутрипеченочных сосудов может быть затруднена
- УЗ-градация стеатоза является субъективной и зависит от исследователя
о Стеатоз и фиброз печени часто существуют одновременно:
- Обусловливая схожие сонографические изменения:
Что ограничивает значение УЗИ в количественной оценке стеатоза и с целью контроля
о Стеатоз затрудняет визуализацию воротной и печеночных вен
о Ограниченная жировая инфильтрация:
- Гиперэхогенный узел
- Множественные сливные, гиперэхогенные очаги
о «Сохранные» участки: псевдоопухолевые варианты:
- Изменения по типу «мишени»: гиперэхогенная зона с центральным гиперэхогенным «ядром»
- Гипоэхогенный участок округлой или сферической формы в эхогенной печени
- При стеатозе обычно обнаруживается в пятом сегменте печени или около ямки желчного пузыря
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ без контрастного усиления или Т1 ВИ последовательности градиентного эха в «фазе» и «противофазе»
• Выбор протокола:
о Необходимо быть острожным при диагностике стеатоза на основании данных КТ в артериальной фазе контрастного усиления
(Слева) На аксиальной КТ без контрастного усиления определяются многочисленные гиподенсные очаги, которые ошибочно можно принять за множественное опухолевое поражение или инфекционный процесс. Эти очаги не так заметны на КТ с контрастным усилением (изображения не продемонстрированы).
(Справа) На Т1 ВИ GRE МР томограмме в «противофазе» у этого же пациента определяются ограниченные участки выпадения сигнала в каждом из очагов, что является признаком, характерным для мультифокального стеатоза. На GRE МР томограммах в «фазе» (не продемонстрированы) явных патологических изменений не выявлено. Диагноз стеатоза был подтвержден посредством биопсии печени под контролем УЗИ. (Слева) На сонограмме у женщины 37 лет с жалобами на боль в правом подреберье визуализируется печень с неоднородно повышенной эхогенностью (по сравнению с правой почкой), которая обусловлена стеатозом.
(Справа) На сонограмме у этой же пациентки на фоне диффузного жирового гепатоза определяется менее эхогенный участок интактной паренхимы печени, вплотную прилежащий к желчному пузырю, имеющий типичное расположение и вид. (Слева) На аксиальной КТ с контрастным усилением у женщины 38 лет с нарушением функции печени, возникшим на фоне химиотерапии по поводу рака эндометрия, определяется выраженное увеличение размеров и диффузное снижение плотности печени (по сравнению с селезенкой). При исследовании биоптата печени подтвердился стеатогепатит, обусловленный химиотерапией.
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки определяются относительно сохранные участки печени вокруг ямки желчного пузыря в виде «ободка», имеющие нормальную для ткани печени плотность.
в) Дифференциальная диагностика стеатоза и стеатогепатита:
1. Лимфома или метастазы:
• Диффузная инфильтрация при лимфоме может быть неотличима от неизмененной печени или стеатоза
• Опухоли сливного характера часто искажают кровеносные сосуды и желчные протоки
• Мультифокальная лимфома или метастазы обычно представляют собой четко очерченные гиподенсные образования:
о Изменения при стеатозе могут выглядеть аналогично О МРТ или ПЭТ позволяют подтвердить диагноз
2. Гепатиты:
• Токсической или вирусной этиологии
• В случае вирусного гепатита плотность печени обычно остается неизменной, если не происходит массивный некроз гепатоцитов (печень уменьшается в объеме, возникает асцит и т.д.)
• Сочетанный отек стенки желчного пузыря и перипортальный отек
• Клинические проявления, позволяющие предположить правильный диагноз:
о Повышение сывороточного уровня ферментов печени у пациента, находящегося в тяжелом состоянии
3. Оппортунистические инфекции печени:
• Смешанная инфекция (вирусная, микобактериальная, грибковая и др.) у пациентов с иммунодефицитом
• Могут приводить к диффузному снижению плотности печени
• Для установления диагноза пациенту с острой симптоматикой и нарушением функции печени требуется биопсия
г) Патология:
1. Общая характеристика:
• Этиология:
о Метаболические нарушения:
- Сахарный диабет (50%), ожирение, гиперлипидемия
- Тяжелый гепатит, белковое голодание
- Избыточное поступление питательных веществ при парентеральном питании, мальабсорбция
- Беременность, воспалительная болезнь кишечника
- Муковисцидоз, синдром Рейе
о Гепатотоксины:
- Алкоголь (более чем в 50%), тетрахлорметан
о Лекарственные препараты:
- Тетрациклин, амиодарон, кортикостероиды, антиретровирусные препараты
- Салицилаты, тамоксифен, блокаторы кальциевых каналов
• Ассоциированные патологические изменения: о НАСГ
- Вариант неалкогольной жировой болезни печени:
Имеет место строгая ассоциация с метаболическим синдромом
- Наличие воспалительных изменений позволяет отличить НАСГ от «простого» стеатоза
- Обнаруживается у пациентов с гиперлипидемией и сахарным диабетом
- Может приводить к циррозу, ГЦР
• Накопление жира в печени обусловлено следующими факторами:
о Употребление этилового спирта, усиление синтеза жирных кислот в печени
о Воздействие тетрахлорметана и прием тетрациклина в больших дозах, снижение окисления или утилизации жирных кислот в печени
о Голодание, прием стероидных гормонов и алкоголя:
- Ухудшение синтеза липопротеинов в печени
- Мобилизация большого количества жирных кислот из жировой ткани
о Очаговый стеатоз на фоне сохранных участков чаще всего обусловлен изменением венозного кровообращения в печени:
- Вены желчного пузыря, желудка и других органов могут дренироваться непосредственно в венозную систему печени
- Хиломикроны из тонкой кишки не попадают в отдельные участки печени, из-за чего они остаются интактными на фоне жирового гепатоза
2. Макроскопические и хирургические особенности:
• Печень может весить 4-6 кг
• Структура печени мягкая, цвет на срезе-желтоватый, поверхность-«сальная»
3. Микроскопия:
• Изменения зависят от этиологии и тяжести заболевания
• Макровезикулярная жировая инфильтрация печени - наиболее распространенный вариант обнаруживаемых изменений:
о Цитоплазма гепатоцитов содержит крупные вакуоли, заполненные жиром, смещающие ядро к периферии:
- Например, при алкогольном гепатозе/сахарном диабете
• Стеатогепатит:
о Баллонная дегенерация гепатоцитов
о Лимфоцитарное и нейтрофильное воспаление
о Синусоидальный фиброз
• Стеатогепатит в сочетании с фиброзом:
о Распространенный фиброз вокруг регенераторных узлов
о Увеличение количества и распространенности гепатоцитов, содержащих жир
д) Клинические особенности:
1. Проявления стеатоза и стеатогепатита:
• Наиболее частые признаки/симптомы:
о Заболевание часто протекает бессимптомно, в то же время нередко имеют место изменения печеночных проб о Увеличение печени у пациентов с ожирением и сахарным диабетом
о Пациенты, страдающие алкогольной зависимостью:
- В 1/3 случаев заболевание протекает бессимптомно
- В 2/3 случаев характеризуется «острой» симптоматикой: болью вверху живота справа, гепатомегалией и болезненностью печени
• Клинический профиль:
о Пациенты, страдающие ожирением, сахарным диабетом и алкоголизмом, не имеющие какой-либо клинической симптоматики, с увеличением печени и нарушением печеночных проб
• Лабораторные данные:
о Жировой гепатоз при отсутствии клинической симптоматики
- Печеночные пробы: повышение уровня ферментов печени или их нормальное значение
о Алкогольный и неалкогольный стеатогепатит:
- Выраженное изменение печеночных проб
• Диагноз:
о Биопсия и гистологическое исследование
о Биопсия дополняет данные методов лучевой диагностики, однако при исследовании взятого образца (биоптата) возможен ошибочный результат:
- Биопсия необходима с целью дифференциальной диагностики простого стеатоза и стеатогепатита
- Лучевые методы диагностики не являются инвазивными и более применимы для обнаружения изменений и оценки ответа на терапию
2. Демография:
• Возраст:
о Дети и взрослые
• Эпидемиология:
о Стеатоз - наиболее частый хронический патологический процесс в печени в странах Запада:
- Имеется выраженная связь стеатоза с резистентностью к инсулину и гипертриглицеридемией
о Стеатоз обнаруживается вплоть до 50% пациентов с сахарным диабетом, у более чем 50% людей, злоупотребляющих алкоголем, и у 80-90% людей, страдающих ожирением:
- В США неалкогольный стеатоз в настоящее время преобладает по сравнению с жировым геаптозом алкогольной этиологии
о Распространенность возрастает в связи с «эпидемией» ожирения и метаболических нарушений:
- У 15-20% пациентов отмечается стеатогепатит (НАСГ)
- НАСГ обнаруживается у более чем 50% пациентов, которым было выполнено бариатрическое вмешательство
- НАСГ является ведущей причиной цирроза печени и гепатоцеллюлярного рака (ГЦР) в странах Запада
о Обнаруживается у 25-35% населения в США:
- Стеатоз у пациентов, не имеющих какой-либо клинической симптоматики, может стать препятствием для частичной трансплантации печени (в качестве донора)
- Наличие стеатоза обусловливает увеличение смертности и заболеваемости и у донора, и у реципиента
о Стеатогепатит, обусловленный химиотерапией:
- Стеатогепатит может быть спровоцирован использованием различных химиотерапевтических средств
- Является важной причиной нарушения функции печени у пациентов с опухолевыми заболеваниями
- Стеатоз ограничивает варианты терапии:
Так, при стеатозе может потребоваться уменьшение дозы или временная приостановка химиотерапии
Может стать фактором, ограничивающим возможность резекции опухоли печени из-за уменьшения резерва печени
3. Течение и прогноз:
• Осложнения:
о Острый жировой гепатоз:
- Злоупотребление алкоголем, беременность, воздействие тетрахлорметана
- Может проявляться желтухой, острой печеночной недостаточностью, энцефалопатией
• Прогноз:
о У людей, злоупотребляющих алкоголем, признаки жировой инфильтрации печени исчезают в течение 4-8 недель при условиях соблюдения диеты и воздержания от алкоголя
о Стеатоз разрешается в течение двух недель после прекращения избыточного парентерального питания
о НАСГ может прогрессировать вплоть до возникновения хронической печеночной недостаточности
о Стеатоз усугубляет повреждающее воздействие вирусов на печень
4. Лечение:
• Отказ от употребления алкоголя, устранение токсических факторов
• Коррекция метаболических нарушений:
о Программы по снижению веса, бариатрическая хирургия
• Липотропные агенты (холин) при наличии показаний:
о При этом пациентам необходимо воздерживаться от употребления алкоголя и контролировать уровень глюкозы в крови
е) Диагностическая памятка:
1. Следует учесть:
• Исключить иные патологические изменения печени, которые могут имитировать очаговый или диффузный стеатоз
2. Советы по интерпретации изображений:
• Снижение плотности печени по сравнению с селезенкой
• Ключевым моментом для всех лучевых методов исследования является наличие неизмененных сосудов, проходящих сквозь очаг жировой инфильтрации
Лечебные принципы
Так как основным фактором развития неалкогольного стеатоза печени является избыточная масса тела (МТ), то снижение МТ является основополагающим условием лечения больных НАЖБП, что достигается изменением образа жизни, включающем диетические мероприятия и физическую активность, в т. ч. и в случаях, когда необходимость в снижении МТ отсутствует [14]. Диета должна быть гипокалорийной — 25 мг/кг в сутки с ограничением жиров животного происхождения (30–90 г/день) и уменьшением углеводов (особенно быстро усваиваемых) — 150 мг/сутки. Жиры должны быть преимущественно полиненасыщенными, которые содержатся в рыбе, орехах; важно употреблять не менее 15 г клетчатки за счет фруктов и овощей, а также продукты, богатые витамином А.
Помимо диеты необходимо как минимум 30 минут ежедневных аэробных физических нагрузок (плавание, ходьба, гимнастический зал). Физическая активность сама по себе снижает инсулинорезистентность и улучшает качество жизни [15].
Вторым важным компонентом терапии является воздействие на метаболический синдром и инсулинорезистентность в частности. Из препаратов, ориентированных на ее коррекцию, наиболее изучен метформин [16, 17]. При этом показано, что лечение метформином приводит к улучшению лабораторных и морфологических показателей воспалительной активности в печении. При СД 2-го типа используются инсулиновые сенситайзеры, при этом метаанализ не показал преимуществ их влияния на инсулинорезистентность [18].
Третьим компонентом терапии является исключение использования гепатотоксических лекарственных средств и препаратов, вызывающих повреждение печени (основным морфологическим субстратом этого повреждения является стеатоз печени и стеатогепатит). В этом отношении важным является сбор лекарственного анамнеза и отказ от препарата (препаратов), повреждающих печень.
Так как синдром избыточного бактериального роста (СИБР) играет важную роль в формировании стеатоза печени, то его необходимо диагностировать и проводить коррекцию (препараты с антибактериальным действием — желательно не всасывающиеся; пробиотики; регуляторы моторики, печеночные протекторы), причем выбор терапии зависит от исходной патологии, формирующей СИБР.
Не совсем корректно на сегодняшний день решается вопрос об использовании печеночных протекторов. Есть работы, показывающие их малую эффективность, есть работы, которые показывают их высокую эффективность. Создается впечатление, что их использование не учитывает стадию НАЖБП. Если есть признаки стеатогепатита, фиброза, цирроза печени, то их использование представляется обоснованным. Хотелось бы представить аналитические данные, на основании которых и в зависимости от количества факторов, участвующих в патогенезе НАЖБП, можно выбрать гепатопротектор (табл. 3).
Из представленной таблицы видно (введены наиболее употребляемые протекторы, при желании ее можно расширить, введя другие протекторы), что препараты урсодезоксихолевой кислоты (Урсосан) действуют на максимальное количество патогенетических звеньев поражения печени.
Мы хотим представить результаты лечения Урсосаном больных НАЖБП. Изучено 30 больных (у 15 из них в основе лежало ожирение, у 15 — МС; женщин было 20, мужчин — 10; возраст от 30 до 65 лет (средний возраст 45 ± 6,0 лет).
Критериями отбора служили: повышение уровня АСТ — в 2–4 раза; АЛТ — в 2–3 раза; ИМТ > 31,1 кг/м 2 у мужчин и ИМТ > 32,3 кг/м 2 у женщин. Больные получали Урсосан в дозе 13–15 мг/кг веса в сутки; 15 больных в течение 2 месяцев, 15 больных продолжали прием препарата до 6 месяцев. Результаты лечения представлены в табл. 4–6.
Критерием исключения служили: вирусная природа болезни; сопутствующая патология в стадии декомпенсации; прием препаратов, потенциально способных формировать (поддерживать) жировую дистрофию печени.
2-я группа продолжала получать Урсосан в той же дозе 6 месяцев (при нормальных биохимических показателях). При этом стабилизировался аппетит, постепенно (1 кг/месяц) уменьшалась масса тела. По данным УЗИ — структура и размер печени существенно не изменились, продолжалась динамика по «столбу затухания» (табл. 6).
Таким образом, по нашим данным использование печеночных протекторов у больных НАЖБП в стадии стеатогепатита эффективно, что выражается в нормализации биохимических показателей и уменьшении жировой инфильтрации печени (по данным УЗИ — уменьшение «столба затухания» сигнала), что в целом является важным обоснованием их использования.
Литература
О. Н. Минушкин, доктор медицинских наук, профессор
ФГБУ УНМЦ Управления делами Президента РФ, Москва
Дифференциальный диагноз
Алкогольный стеатоз печени дифференцируется с неалкогольной жировой болезнью печени, безжелтушными формами вирусных гепатитов, гемохроматозом, обструкцией желчевыводящих путей.
Особые сложности вызывает дифференциальная диагностика между различными формами алкогольной болезни печени и неалкогольным стеатогепатозом.
Клинические критерии диагностики
анорексия, тошнота, дискомфорт в животе, тупая боль в правом подреберье, боль в эпигастральной области, гепатомегалия, желтуха, ладонная эритема, злоупотребление алкоголем.
Классификация
Алкогольная жировая печень (стеатоз печени), согласно общей классификации алкогольных поражений печени (Логинов А.С., Джалалов К.Д., Блок Ю.Е.), разделяется на следующие формы:
1. Без фиброза.
2. С фиброзом.
3. В сочетании с острым алкогольным гепатитом.
4. С внутрипеченочным холестазом.
5. С гиперлипемией и гемолизом (синдром Циве).
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.5
Истинная распространенность алкогольной жировой дистрофии печени неизвестна. Считается, что данное заболевание присутствует у 90-100% лиц, злоупотребляющих алкоголем.
В прижизненных биопсиях печени, проводимых по другому поводу, заболевание выявляется в 3-9% (США и Канада). При аутопсии поражение печени определяется у 65-70% лиц, злоупотребляющих спиртными напитками в дозе более 60 г этанола в сутки.
Естественным образом заболеваемость алкогольным стеатозом печени коррелирует с распространенностью алкоголизма как такового и может существенно разниться в странах с большим или меньшим его распространением. Поэтому международная статистика заболеваемости оценивается как 3 -10%.
Возраст: преимущественно 20-60 лет.
Раса: лица белой расы имеют статистически более низкую скорость развития всех форм алкогольной болезни печени.
Пол: считается, что женщины более подвержены риску заболевания. Имеется несколько гипотез на этот счет (гормональный фон, низкое содержание алкогольдегидрогеназы в слизистой желудка, высокое содержание аутоантител к слизистой желудка у пьющих женщин), но ни одна из них не нашла подтверждения.
Cимптомы, течение
Алкогольный стеатоз обычно протекает бессимптомно у амбулаторных больных.
Тщательный анамнез, особенно в отношении количества потребления алкоголя, имеет важное значение для определения роли алкоголя в этиологии ненормальных результаты тестов печени. Опрос членов семьи может выявить связанные с алкоголем проблемы в прошлом.
Американская ассоциация по изучению заболеваний печени (AASLD) в рекомендациях 2010 года акцентирует внимание на важность использования специальных опросников для выяснения анамнеза у пациентов, в отношении которых данные анамнеза, собранные обычными способами, кажутся недостоверными. Также применение опросника рекомендуется в случаях подозрительных (клинически, лабораторно, инструментально) на алкогольный стеатоз печени.
Диагностика
Критерием диагностики алкогольной жировой дистрофии печени является наличие алкогольного анамнеза и гистологическое исследование биоптата. Диагноз считается обоснованным, если не менее 50% гепатоцитов содержат крупные липидные вакуоли, оттесняющие ядро клетки к периферии цитоплазмы (см. раздел "Этиология и патогенез"). Однако на практике к биопсии прибегают довольно редко и ведущими методиками подтверждения диагноза являются методы визуализации.
1. УЗИ:
- различная эхогенность структуры паренхимы печени (при неалкологольном стеатозе, как правило, отмечаются только яркие гиперэхогенные изменения);
- для алкогольного стеатоза печени характерна сонографическая картина как очагового, так и диффузного поражения (на стадии алкогольного гепатита отмечается только диффузное поражение).
Алкогольный стеатоз печени, как и любой другой стеатоз, идентифицируется УЗИ только при наличии более 30% поражения ткани печени. Чувствительность метода около 75%.
2. Компьютерная томография, магнитно-резонансная томография являются чувствительными методами, однако не свидетельствуют в пользу именно алкогольной этиологии стеатоза.
3. Радиоизотопное исследование функции печени с I 31 - в настоящее время при данном диагнозе практически не проводится.
Диагностика НАЖБП и состояний ее прогрессирования (стеатоз печени, стеатогепатит, фиброз, цирроз)
Жировая дистрофия печени — формально морфологическое понятие, и, казалось бы, диагностика должна была бы сводиться к биопсии печени. Однако такого решения международными гастроэнтерологическими ассоциациями не принято и вопрос обсуждается. Это связано с тем, что жировая дистрофия — понятие динамическое (она может активизироваться или подвергаться обратному развитию, может носить как относительно диффузный, так и очаговый характер). Биоптат всегда представлен ограниченным участком, и трактовка данных всегда достаточно условна. Если признать биопсию как обязательный диагностический критерий, то ее нужно проводить достаточно часто; сама биопсия чревата осложнениями, а метод исследования не должен быть опаснее самой болезни. Отсутствие решения о биопсии не является отрицательным фактором, тем более что на сегодняшний день стеатоз печени это понятие клинико-морфологическое с наличием многих факторов, участвующих в патогенезе.
Из представленных выше данных видно, что диагностика может начаться на разных стадиях болезни: стеатоз → стеатогепатит → фиброз → цирроз, и в диагностический алгоритм должны входить методы, определяющие не только жировую дистрофию, но и стадию ее.
Так, на стадии стеатоза печени основным симптомом является гепатомегалия (обнаруженная случайно или при диспансерном обследовании). Биохимический профиль (аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ), щелочная фосфотаза (ЩФ), гаммаглутамилтранспептидаза (ГГТ), холестерин, билирубин) устанавливает при этом наличие или отсутствие стеатогепатита. При повышении уровня трансаминаз необходимо проведение вирусологических исследований (которые либо подтвердят, либо отвергнут вирусные формы гепатита), а также диагностика других форм гепатита: аутоиммунного, билиарного, первичного склерозирующего холангита. Ультрозвуковое исследование не только устанавливает увеличение размеров печени и селезенки, но и признаки портальной гипертензии (по диаметру селезеночной вены и размерам селезенки). Менее употребляемым (а может быть, и известным) является оценка жировой инфильтрации печени, состоящая в измерении «столба затухания», по динамике которого в разные промежутки времени можно судить о степени жировой дистрофии (рис.) (методика УЗИ описана) [12].
.jpg)
Более ранние модели ультразвуковых аппаратов оценивали денситометрические показатели (по динамике которых можно было судить о динамике и степени стеатоза). В настоящее время денситометрические показатели получают с помощью компьютерной томографии печени. Рассматривая патогенез НАЖБП, оценивают общий осмотр, антропометрические показатели (определение массы тела и окружности талии — ОТ). Так как МС занимает значительное место в формировании стеатоза, то в диагностике необходимо оценивать: абдоминальное ожирение — ОТ > 102 см у мужчин, > 88 см у женщин; триглицериды > 150 мг/дл; липопротеины высокой плотности (ЛПВП): < 40 мг/дл у мужчин и < 50 мл/дл у женщин; артериальное давление (АД) >130/85 мм рт. ст; индекс массы тела (ИМТ) > 25 кг/м 2 ; гликемия натощак > 110 мг/дл; гликемия через 2 часа после нагрузки глюкозой 110–126 мг/дл; СД 2-го типа, инсулинорезистентность.
Представленные выше данные рекомендуются ВОЗ и Американской ассоциацией клинических эндокринологов. Важным диагностическим аспектом является также установление фиброза и его степени. Несмотря на то, что фиброз также понятие морфологическое, его определяют по различным расчетным показателям. С нашей точки зрения дискриминантная счетная шкала Bonacini, определяющая индекс фиброза (ИФ), является удобным методом, соответствующим стадиям фиброза. Мы провели сравнительное изучение расчетного показателя ИФ с результатами биопсий. Эти показатели представлены в табл. 1 и 2.
Практическое значение ИФ:
1) ИФ, оцененный по дискриминантной счетной шкале, достоверно коррелируется со стадией фиброза печени по данным пункционной биопсии;
2) изучение ИФ позволяет с высокой степенью вероятности оценить стадию фиброза и использовать его для динамического наблюдения за интенсивностью фиброзообразования у больных с хроническим гепатитом, НАЖБП и другими печеночными диффузными заболеваниями, в том числе и для оценки эффективности проводимой терапии [13].
И наконец, если проводится пункционная биопсия печени, то она назначается, как правило, в случае дифференциальной диагностики опухолевых образований, в т. ч. и очаговой формы стеатоза. При этом в ткани печени этих больных выявляются:
- жировая дистрофия печени (крупнокапельная, мелкокапельная, смешанная);
- центролобулярная (реже портальная и перипортальная) воспалительная инфильтрация нейтрофилами, лимфоцитами, гистиоцитами;
- фиброз (перигепатоцеллюлярный, перисинусоидальный и перивенулярный) различной степени выраженности.
Диагноз НАЖБП (стеатоз печени) формулируется на основании совокупности следующих симптомов и положений:
- ожирение;
- МС;
- синдром мальабсорбции (как последствия наложения илеоеюнального анастомоза, билиарно-панкреатической стомы, расширенной резекции тонкой кишки);
- длительное (более двух недель парентеральное питание).
Диагностика также предполагает исключение основных печеночных нозологических форм:
- алкогольного поражения печени;
- вирусного поражения (В, С, D, TTV);
- болезни Вильсона–Коновалова (исследуется уровень цирулоплазмина крови);
- болезни врожденной недостаточности альфа1-антитрипсина);
- гемахроматоза;
- аутоиммунного гепатита;
- лекарственного гепатита (лекарственный анамнез и отмена возможного препарата, формирующего липопротеины промежуточной плотности (ЛППП)).
Таким образом, диагноз формируется с определения гепатомегалии, определения патогенетических факторов, способствующих стеатозу, и исключения других диффузных форм поражения печени.
Диагностика НАЖБП и состояний ее прогрессирования (стеатоз печени, стеатогепатит, фиброз, цирроз)
Жировая дистрофия печени — формально морфологическое понятие, и, казалось бы, диагностика должна была бы сводиться к биопсии печени. Однако такого решения международными гастроэнтерологическими ассоциациями не принято и вопрос обсуждается. Это связано с тем, что жировая дистрофия — понятие динамическое (она может активизироваться или подвергаться обратному развитию, может носить как относительно диффузный, так и очаговый характер). Биоптат всегда представлен ограниченным участком, и трактовка данных всегда достаточно условна. Если признать биопсию как обязательный диагностический критерий, то ее нужно проводить достаточно часто; сама биопсия чревата осложнениями, а метод исследования не должен быть опаснее самой болезни. Отсутствие решения о биопсии не является отрицательным фактором, тем более что на сегодняшний день стеатоз печени это понятие клинико-морфологическое с наличием многих факторов, участвующих в патогенезе.
Из представленных выше данных видно, что диагностика может начаться на разных стадиях болезни: стеатоз → стеатогепатит → фиброз → цирроз, и в диагностический алгоритм должны входить методы, определяющие не только жировую дистрофию, но и стадию ее.
Так, на стадии стеатоза печени основным симптомом является гепатомегалия (обнаруженная случайно или при диспансерном обследовании). Биохимический профиль (аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ), щелочная фосфотаза (ЩФ), гаммаглутамилтранспептидаза (ГГТ), холестерин, билирубин) устанавливает при этом наличие или отсутствие стеатогепатита. При повышении уровня трансаминаз необходимо проведение вирусологических исследований (которые либо подтвердят, либо отвергнут вирусные формы гепатита), а также диагностика других форм гепатита: аутоиммунного, билиарного, первичного склерозирующего холангита. Ультрозвуковое исследование не только устанавливает увеличение размеров печени и селезенки, но и признаки портальной гипертензии (по диаметру селезеночной вены и размерам селезенки). Менее употребляемым (а может быть, и известным) является оценка жировой инфильтрации печени, состоящая в измерении «столба затухания», по динамике которого в разные промежутки времени можно судить о степени жировой дистрофии (рис.) (методика УЗИ описана) [12].
.jpg)
Более ранние модели ультразвуковых аппаратов оценивали денситометрические показатели (по динамике которых можно было судить о динамике и степени стеатоза). В настоящее время денситометрические показатели получают с помощью компьютерной томографии печени. Рассматривая патогенез НАЖБП, оценивают общий осмотр, антропометрические показатели (определение массы тела и окружности талии — ОТ). Так как МС занимает значительное место в формировании стеатоза, то в диагностике необходимо оценивать: абдоминальное ожирение — ОТ > 102 см у мужчин, > 88 см у женщин; триглицериды > 150 мг/дл; липопротеины высокой плотности (ЛПВП): < 40 мг/дл у мужчин и < 50 мл/дл у женщин; артериальное давление (АД) >130/85 мм рт. ст; индекс массы тела (ИМТ) > 25 кг/м 2 ; гликемия натощак > 110 мг/дл; гликемия через 2 часа после нагрузки глюкозой 110–126 мг/дл; СД 2-го типа, инсулинорезистентность.
Представленные выше данные рекомендуются ВОЗ и Американской ассоциацией клинических эндокринологов. Важным диагностическим аспектом является также установление фиброза и его степени. Несмотря на то, что фиброз также понятие морфологическое, его определяют по различным расчетным показателям. С нашей точки зрения дискриминантная счетная шкала Bonacini, определяющая индекс фиброза (ИФ), является удобным методом, соответствующим стадиям фиброза. Мы провели сравнительное изучение расчетного показателя ИФ с результатами биопсий. Эти показатели представлены в табл. 1 и 2.
Практическое значение ИФ:
1) ИФ, оцененный по дискриминантной счетной шкале, достоверно коррелируется со стадией фиброза печени по данным пункционной биопсии;
2) изучение ИФ позволяет с высокой степенью вероятности оценить стадию фиброза и использовать его для динамического наблюдения за интенсивностью фиброзообразования у больных с хроническим гепатитом, НАЖБП и другими печеночными диффузными заболеваниями, в том числе и для оценки эффективности проводимой терапии [13].
И наконец, если проводится пункционная биопсия печени, то она назначается, как правило, в случае дифференциальной диагностики опухолевых образований, в т. ч. и очаговой формы стеатоза. При этом в ткани печени этих больных выявляются:
- жировая дистрофия печени (крупнокапельная, мелкокапельная, смешанная);
- центролобулярная (реже портальная и перипортальная) воспалительная инфильтрация нейтрофилами, лимфоцитами, гистиоцитами;
- фиброз (перигепатоцеллюлярный, перисинусоидальный и перивенулярный) различной степени выраженности.
Диагноз НАЖБП (стеатоз печени) формулируется на основании совокупности следующих симптомов и положений:
- ожирение;
- МС;
- синдром мальабсорбции (как последствия наложения илеоеюнального анастомоза, билиарно-панкреатической стомы, расширенной резекции тонкой кишки);
- длительное (более двух недель парентеральное питание).
Диагностика также предполагает исключение основных печеночных нозологических форм:
- алкогольного поражения печени;
- вирусного поражения (В, С, D, TTV);
- болезни Вильсона–Коновалова (исследуется уровень цирулоплазмина крови);
- болезни врожденной недостаточности альфа1-антитрипсина);
- гемахроматоза;
- аутоиммунного гепатита;
- лекарственного гепатита (лекарственный анамнез и отмена возможного препарата, формирующего липопротеины промежуточной плотности (ЛППП)).
Таким образом, диагноз формируется с определения гепатомегалии, определения патогенетических факторов, способствующих стеатозу, и исключения других диффузных форм поражения печени.
Читайте также:


